Você já sentiu uma irritação abaixo dos seios, nas dobras da barriga ou atrás das coxas após exercícios ou calor intenso? Esse desconforto pode estar relacionado à candidíase cutânea, uma infecção de pele causada pelo fungo Candida albicans.
A boa notícia é que existem formas simples de reconhecer, tratar e prevenir essa infecção. Vamos entender melhor?
O que é candidíase cutânea?
A candidíase cutânea é uma infecção fúngica da pele causada pelo crescimento excessivo do fungo Candida albicans, que normalmente já vive no corpo humano sem causar problemas.
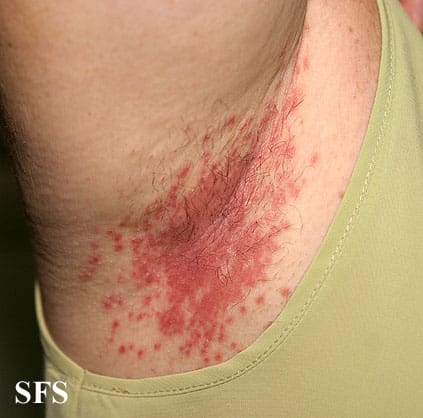
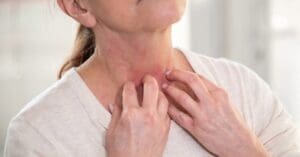
A C. albicans pode aparecer com mais frequência em áreas quentes e úmidas da pele, como axilas, virilhas, pescoço, atrás dos joelhos e sob os seios. Nessas regiões, o calor e a umidade criam o ambiente perfeito para a proliferação do fungo.
Em condições normais, Candida albicans não representa riscos. Mas quando o equilíbrio da microbiota da pele sofre alterações, esse fungo se prolifera descontroladamente, resultando em infecções.
Como reconhecer os sintomas
A candidíase na pele costuma ser fácil de identificar, principalmente porque provoca desconforto nas áreas mais sensíveis do corpo. Entre os sintomas mais comuns estão:
- coceira intensa na região afetada;
- vermelhidão e irritação na pele;
- ardor ou sensação de queimação nas dobras;
- descamação leve ou aparência esbranquiçada;
- inchaço no local;
- em alguns casos, pequenas rachaduras ou bolhas doloridas.
As lesões costumam aparecer em áreas onde há atrito e calor, como mencionado acima: abaixo dos seios, virilhas, axilas, umbigo, pescoço, atrás dos joelhos e entre os dedos das mãos e dos pés. Se você notar sintomas persistentes nessas regiões, é importante considerar a possibilidade de infecção de pele por fungo.
Por que o fungo se prolifera?
O fungo Candida albicans se desenvolve com facilidade em ambientes quentes, úmidos e pouco ventilados. Alguns fatores que favorecem a proliferação são:
- suor excessivo e pouca ventilação na pele;
- clima muito quente e/ou muito úmido;
- uso frequente de roupas intimas apertadas ou de tecido sintético;
- higiene inadequada ou contato prolongado com a água;
- troca pouco frequente de fraldas ou roupas intimas em crianças ou idosos;
- uso contínuo de antibióticos ou corticoides;
- sistema imunológico enfraquecido, como em casos de diabetes, gravidez ou obesidade;
- doenças inflamatórias crônicas, como psoríase e dermatite atópica.
Embora a candidíase cutânea possa atingir pessoas de todas as idades, essa doença é mais comum em pessoas acima do peso, crianças que usam fraldas e em pacientes hospitalizados.
Quando procurar ajuda e como é feito o diagnóstico
É importante procurar ajuda médica quando:
- as lesões não melhoram após alguns dias;
- a coceira é intensa e constante;
- há recorrência frequente, mesmo com tratamento;
- as lesões se espalham para outras regiões do corpo.
O diagnóstico da candidíase cutânea é feito pelo dermatologista por meio da observação clínica dos sintomas e exame físico da pele. Para confirmar a presença do fungo, o médico pode realizar uma raspagem da lesão, enviando o material para análise em laboratório.
Além disso, também podem ser solicitados exames complementares, como cultura fúngica ou teste com KOH (hidróxido de potássio), que ajudam a identificar com precisão o fungo responsável pela infecção.
Opções de tratamento eficazes
O tratamento da candidíase cutânea geralmente envolve o uso de antifúngicos tópicos, como clotrimazol, miconazol, nistatina, cetoconazol ou sertaconazol, que ajudam a controlar a proliferação do fungo na pele.
Em situações de maior gravidade, lesões extensas ou casos de recorrência, pode ser necessária a avaliação médica para indicação de antifúngicos orais, como fluconazol ou itraconazol, que atuam de forma sistêmica.
Cada caso deve ser avaliado por um profissional de saúde, que irá definir a estratégia terapêutica mais adequada de acordo com o quadro clínico.
Cuidados práticos no dia a dia
Além do tratamento medicamentoso, alguns hábitos simples podem acelerar a recuperação e evitar novas infecções:
- manter a pele limpa e seca, especialmente nas áreas de dobras;
- evitar permanecer com roupas molhadas por muito tempo, como biquíni ou roupa de treino;
- trocar as roupas íntimas com frequência;
- dar preferência a peças leves e de algodão, que ajudam na ventilação da pele;
- usar talcos ou cremes protetores para reduzir a umidade em regiões mais sensíveis;
- manter uma alimentação equilibrada e boa hidratação.
Esses cuidados ajudam a acelerar a recuperação e reduzem o risco de novas infecções.
Prevenção para quem já sofreu recidivas
Para prevenir a candidíase cutânea, é importante adotar medidas de higiene e hábitos saudáveis, como:
- manter a higiene íntima adequada;
- usar sabonetes suaves, de preferência com pH neutro;
- evitar compartilhar toalhas ou objetos pessoais;
- usar roupas de algodão e evitar tecidos sintéticos;
- adotar uma dieta balanceada, rica em vegetais e fibras, para fortalecer o sistema imunológico;
- reduzir o consumo de açúcares e carboidratos refinados, que favorecem a proliferação do fungo;
- monitorar condições de saúde como diabetes;
- evitar o uso excessivo de antibióticos;
- controlar o estresse com práticas como meditação, atividade física ou técnicas de relaxamento;
- realizar consultas médicas periódicas para detectar precocemente qualquer desequilíbrio que possa favorecer infecções.
Quando é sério?
Embora na maioria dos casos a candidíase cutânea seja leve, alguns sinais exigem atenção médica imediata:
- presença de fissuras profundas ou secreção purulenta;
- recorrência frequente (4 ou mais episódios por ano);
- falha no tratamento com pomadas ou medicamentos habituais.
Nessas situações, pode ser necessário o uso de tratamento sistêmico e investigação de condições de saúde associadas.
Ficou com alguma dúvida sobre candidíase na pele? Compartilha nos comentários para que possamos ajudar!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária