O que são pintas (nevos)?
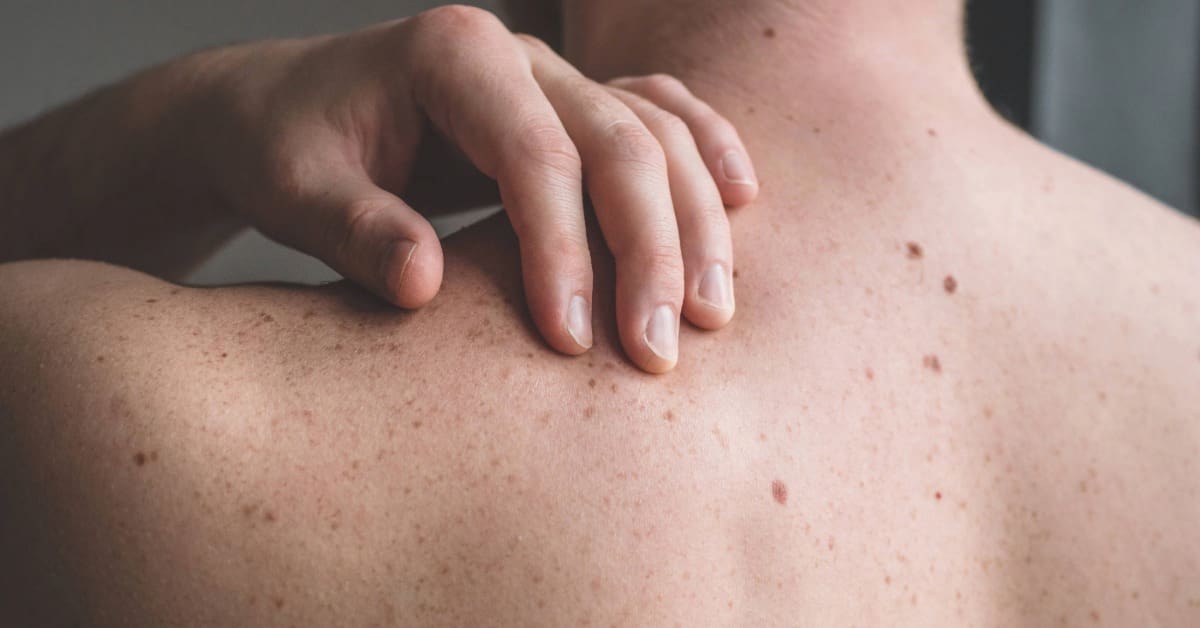
As pintas na pele ou nevos melanocíticos, são pequenas lesões planas ou elevadas formadas pelo acúmulo de melanócitos, células responsáveis pela produção de melanina, o pigmento que dá cor à pele e aos pelos.
A maioria das pintas costumam aparecer na infância ou adolescência e aumentar em quantidade até a meia-idade, podendo diminuir depois desse período.
No entanto, é importante sempre manter a observação e procurar um dermatologista sempre que houver mudanças na cor, aumento de tamanho, coceira, sangramento ou suspeitas de melanoma.
Quando se preocupar? O método ABCDE
Uma das formas de identificar sinais suspeitos é realizando o autoexame da pele mensalmente, seguindo a regra ABCDE para avaliar a aparência das pintas:
- A – Assimetria: uma metade da pinta não se parece com a outra.
- B – Bordas: o contorno é irregular, dentado ou mal definido.
- C – Cor: a coloração não é a mesma em toda a pinta, há diferentes tons de marrom, preto, azul, vermelho ou branco.
- D – Diâmetro: as pintas são maiores que 6 mm.
- E – Evolução: a pinta muda de tamanho, cor, formato ou relevo.
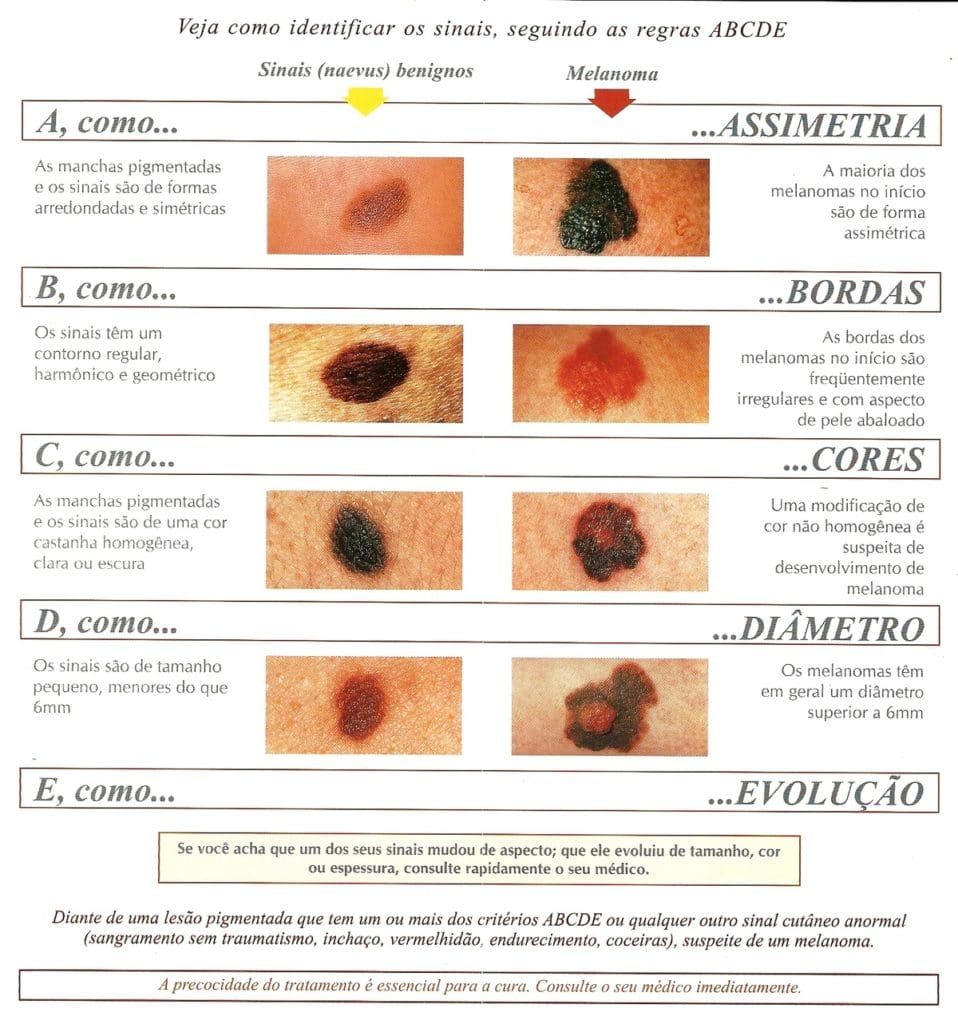
Se uma mesma pinta apresentar um ou mais desses sinais, já passa a ser considerada suspeita de malignidade (câncer) e deve ser avaliada por um dermatologista.
Tipos de pintas e fatores de risco
Segundo o Grupo Brasileiro de Melanoma, os tipos mais comuns de pintas são as nevos comuns (benignos), que geralmente não oferecem risco à saúde, e os nevos displásicos (atípicos), que são mais propensos a se tornarem um melanoma.
Além desses, existem também os nevos congênitos, que já estão presentes desde o nascimento, e os nevos adquiridos, que surgem ao longo da vida.
Alguns fatores aumentam o risco de surgimento de pintas na pele ou de alterações nelas, como:
- exposição solar excessiva e sem proteção;
- queimaduras solares, especialmente na infância e adolescência;
- presença de mais de 50 pintas no corpo;
- pele, olhos e cabelos claros;
- sensibilidade ao sol;
- incapacidade de se bronzear;
- histórico familiar de câncer de pele;
- imunossupressão (baixa imunidade);
- contato frequente com substâncias químicas, como arsênico e derivados do carvão ou alcatrão;
- doenças genéticas, como o xeroderma pigmentoso, e infecções por papilomavírus humano (HPV).
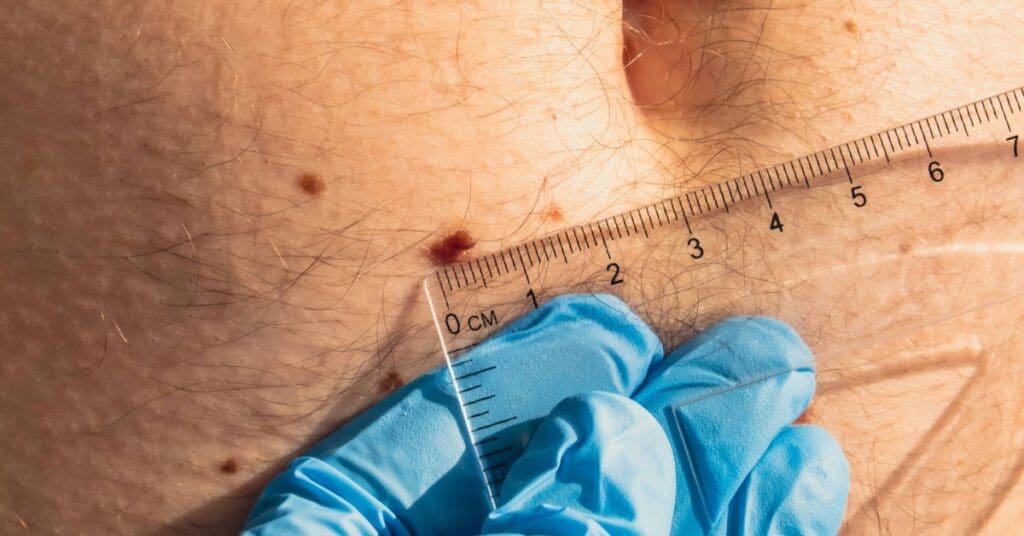
Avaliação médica e diagnóstico
Quando uma pinta, sinal ou área pigmentada apresenta mudanças de cor, tamanho, formato ou relevo, é importante procurar um dermatologista para uma avaliação médica detalhada.
O primeiro passo é o exame dermatológico, em que o médico analisa todas as pintas e áreas suspeitas, observando cor, bordas, simetria e textura. Caso haja necessidade, podem ser realizados exames complementares, como dermatoscopia, mapeamento corporal total com dermatoscopia digital e microscopia confocal, que auxiliam na detecção precoce e na diferenciação de lesões benignas e malignas.
Quando há suspeita de câncer de pele, a biópsia é o exame indicado para confirmar o diagnóstico. Nesse procedimento, o dermatologista remove completamente a lesão (biópsia excisional) ou apenas uma parte (biópsia incisional), sob anestesia local.
O material coletado é analisado por um patologista, que identifica a presença de células cancerígenas e avalia características importantes do tumor, informações que orientam o tratamento e ajudam a prever o seu comportamento.
Quanto mais cedo o melanoma é diagnosticado, maiores são as chances de tratamento adequado e cura completa.
Tratamentos: da observação à remoção
Na maioria dos casos, as pintas na pele (ou nevos melanocíticos) são benignas e não necessitam de tratamento, apenas de acompanhamento regular com o dermatologista.
No entanto, quando uma lesão suspeita é identificada e o diagnóstico de melanoma é confirmado, o tratamento deve ser iniciado o quanto antes.
O tipo de tratamento depende do estágio do tumor, da profundidade da lesão e da presença de metástases. As principais opções incluem:
- Cirurgia: é o tratamento mais comum e o primeiro passo para todos os tipos e estágios de melanoma. A remoção cirúrgica da pinta (ou da lesão) é feita com margem de segurança para evitar que o câncer se espalhe. Em alguns casos, pode ser necessário remover linfonodos próximos ou realizar cirurgia em outros órgãos, caso o melanoma tenha se espalhado.
- Quimioterapia: utiliza medicamentos para destruir as células cancerígenas ou impedir que se multipliquem. Pode ser administrada por via oral ou intravenosa e, às vezes, é feita após a cirurgia (terapia adjuvante) para reduzir o risco de recidiva.
- Radioterapia: indicada para eliminar células cancerígenas remanescentes ou controlar sintomas em melanomas avançados. O tratamento usa raios de alta energia, direcionados às áreas afetadas.
- Imunoterapia: estimula o sistema imunológico do paciente a reconhecer e atacar as células do melanoma. É especialmente indicada em casos avançados ou quando o tumor não pode ser removido cirurgicamente.
- Terapia-alvo: atua diretamente em mutações específicas das células cancerosas, bloqueando seu crescimento e multiplicação. Essa abordagem tende a causar menos efeitos colaterais do que a quimioterapia ou a radioterapia.
O diagnóstico precoce é o fator mais determinante para o sucesso do tratamento. Quando o melanoma é identificado ainda em estágio inicial, a remoção cirúrgica costuma ser suficiente, garantindo altas taxas de cura e preservando a saúde da pele.
Cuidados contínuos e prevenção
Para a prevenção, recomenda-se adotar uma rotina de cuidados e observação da pele, para reduzir o risco de melanoma e outras formas de câncer de pele:
- Use protetor solar diariamente, mesmo em dias nublados ou dentro de casa. Escolha um produto com FPS 30 ou mais, com proteção contra raios UVA e UVB, e reaplique a cada duas horas ou após suor, banho ou exposição prolongada.
- Prefira protetores adequados ao seu tipo de pele: versões livres de óleo para peles oleosas e resistentes à água para quem pratica atividades ao ar livre.
- Evite a exposição solar entre 10h e 16h, período de maior intensidade dos raios ultravioleta.
- Reforce a proteção física com chapéus, bonés, camisetas de tecido leve e óculos escuros de qualidade.
- Sempre que possível, permaneça na sombra. Barracas de algodão ou lona bloqueiam cerca de 50% da radiação UV, ao contrário das de nylon, que oferecem pouca proteção.
- Mantenha bebês e crianças protegidos do sol e utilize protetor solar a partir dos seis meses de idade.
- Observe regularmente a pele, procurando pintas ou manchas suspeitas que mudem de cor, formato, tamanho ou relevo, pois o autoexame da pele ajuda na detecção precoce.
- Consulte um dermatologista ao menos uma vez por ano para uma avaliação completa.
- Pessoas com muitas pintas ou histórico de melanoma devem realizar o mapeamento de nevos para acompanhar possíveis alterações.
Com prevenção, atenção e acompanhamento médico regular, é possível proteger a pele, detectar alterações precocemente e garantir mais saúde e segurança no cuidado diário.
Quer saber uma novidade que pode fazer diferença no tratamento? A Membracel tem eficácia comprovada no cuidado pós-cirúrgico do câncer de pele, ajudando na regeneração e cicatrização da pele.
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária