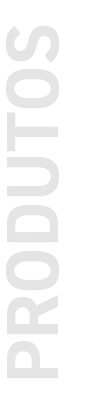O que é saúde vascular e qual sua importância para o organismo
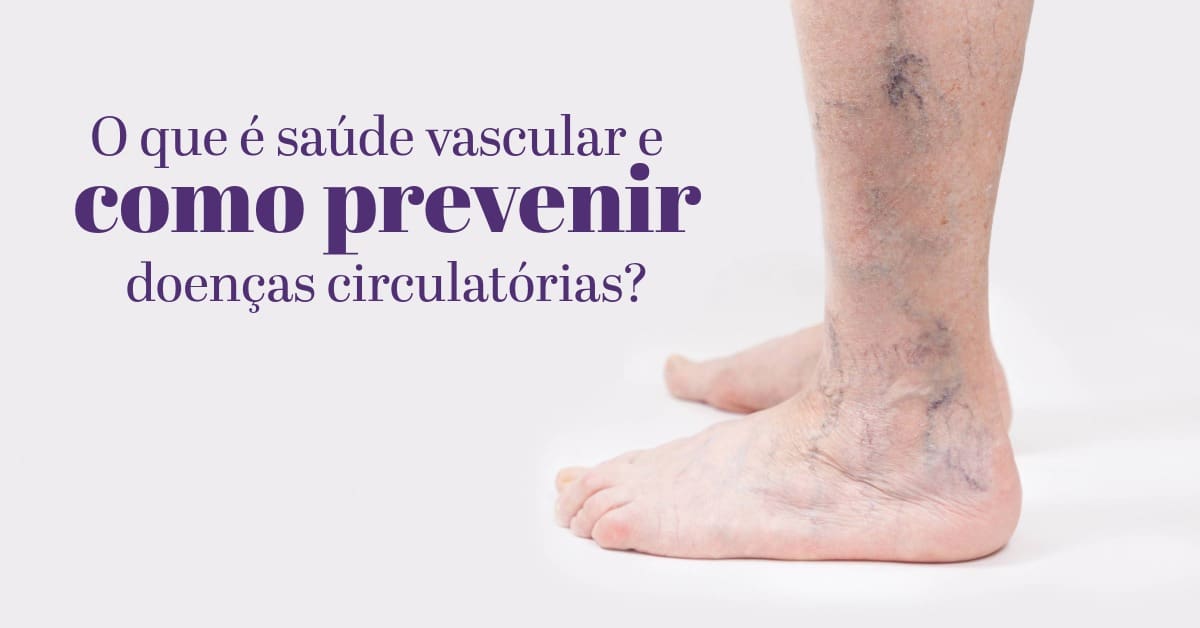
A saúde vascular está diretamente associada ao bom funcionamento de todo o sistema circulatório, formado pelas artérias, veias e pequenos vasos sanguíneos, que transporta sangue rico em oxigênio e nutrientes para todas as células do corpo e, ao mesmo tempo, remove toxinas e dióxido de carbono.
Quando a circulação sanguínea está adequada, os tecidos recebem o que precisam para funcionar bem, o corpo mantém a pressão arterial equilibrada e os órgãos trabalham de forma saudável.
No entanto, quando o sistema vascular sofre alterações, podem surgir doenças vasculares, como a hipertensão arterial, aterosclerose, insuficiência venosa, varizes, trombose e até acidente vascular cerebral (AVC).
Ou seja, manter a saúde vascular em equilíbrio é fundamental para prevenir complicações graves e garantir qualidade de vida.

Principais doenças vasculares: varizes, trombose, insuficiência venosa
A saúde vascular pode ser afetada por diferentes condições que comprometem a circulação sanguínea e o funcionamento adequado das veias e artérias.
Entre as doenças vasculares mais comuns, estão:
- Varizes dos membros inferiores: são veias dilatadas e tortuosas, comuns nas pernas, que deixam de conduzir o sangue adequadamente, muitas vezes causando desconforto e, em casos avançados, feridas.
- Trombose Venosa Profunda (TVP):ocorre quando um coágulo (trombo) se forma dentro de uma veia profunda, principalmente em panturrilhas e coxas. Quando não tratada, pode evoluir para embolia pulmonar, condição potencialmente fatal.
- Insuficiência Venosa Crônica: dificuldade das veias das pernas em levar o sangue de volta ao coração, causando inchaço, sensação de peso e, em estágios avançados, escurecimento da pele e úlceras venosas.
- Doença Arterial Periférica (DAP): causada pela aterosclerose, um acúmulo de gordura e cálcio nas artérias, que reduz o fluxo de sangue para pernas e pés, podendo causar dor ao caminhar, perda de sensibilidade e feridas.
- Linfedema: é o acúmulo de linfa em braços, pernas, coxas e pés ou outras regiões, causando inchaço (edema) persistente e sensação de peso, impactando a mobilidade.
- Acidente Vascular Cerebral (AVC): acontece quando um vaso do cérebro entope (AVC isquêmico) ou se rompe (AVC hemorrágico), impedindo o fluxo sanguíneo e causando danos neurológicos.
- Aneurisma da Aorta Abdominal (AAA): é uma dilatação anormal da aorta, que pode crescer silenciosamente e romper, levando a hemorragia grave e risco de morte.
- Pé diabético: complicação do diabetes não controlado, caracterizada por alterações da sensibilidade e circulação, aumentando o risco de feridas e infecções que podem levar à amputação.
A maioria dessas condições não apresenta sintomas e por isso, é fundamental realizar acompanhamento com um angiologista ou cirurgião vascular para prevenção, diagnóstico precoce e tratamento adequado.
Causas e fatores de risco: sedentarismo, tabagismo, obesidade, genética
As doenças vasculares podem surgir devido a uma combinação de fatores relacionados ao estilo de vida, condições de saúde e predisposição genética.
Além disso, esses fatores são divididos em modificáveis (que podem ser prevenidos ou controlados) e não modificáveis (como idade e histórico familiar).
Fatores de risco modificáveis
São aqueles que podem ser prevenidos com mudanças de hábito e acompanhamento médico:
- Hipertensão arterial: pressões elevadas danificam as artérias e aumentam o risco de AVC, insuficiência venosa e doença arterial periférica.
- Diabetes: quando não controlado, causa lesões nos vasos sanguíneos e está diretamente relacionado ao pé diabético e às úlceras venosas.
- Colesterol alto (dislipidemia): contribui para a formação de placas de gordura nas artérias.
- Tabagismo: um dos principais fatores de risco para varizes, DAP, aneurisma da aorta e AVC; danifica vasos e favorece coágulos (TVP).
- Obesidade: aumenta a pressão sobre o sistema circulatório e está associada a diabetes, hipertensão e insuficiência venosa.
- Sedentarismo: reduz o retorno venoso e favorece má circulação, varizes e trombose.
- Alimentação inadequada: excesso de sódio, gorduras e açúcares prejudica a circulação e a saúde vascular.
- Uso prolongado de anticoncepcionais ou reposição hormonal: pode elevar o risco de trombose, especialmente em mulheres com predisposição.
- Álcool em excesso e estresse crônico: alteram a pressão arterial e a função vascular.

Fatores de risco não modificáveis
São aqueles que não podem ser alterados, mas exigem maior atenção preventiva:
- Idade avançada: o risco de doenças vasculares aumenta conforme envelhecemos.
- Histórico familiar: a predisposição genética aumenta a chance de varizes, aneurismas e trombose.
- Gênero: mulheres têm maior probabilidade de desenvolver varizes, enquanto homens têm maior risco de AVC e aneurisma da aorta em determinadas faixas etárias.
Sintomas comuns de problemas vasculares: inchaço, dor, cansaço nas pernas
Os principais sintomas associados às doenças vasculares mais comuns são:
- Dor ou sensação de queimação nas pernas ou pés;
- Sensação de peso, cansaço ou fadiga nos membros inferiores;
- Inchaço (especialmente nos tornozelos, pernas, mãos ou pés);
- Formigamento, dormência ou perda de sensibilidade;
- Câimbras, especialmente à noite;
- Pele fria, pálida ou com mudança de coloração;
- Presença de veias dilatadas, visíveis ou tortuosas (varizes);
- Feridas que demoram a cicatrizar ou úlceras nas pernas/pés;
- Dor ao caminhar que melhora ao descansar;
- Sensação de peso ou aperto em braços ou pernas (comum no linfedema);
- Perda de pelos nas pernas e pés;
- Fraqueza ou dificuldade de movimentar um membro;
- Alterações na fala, visão ou coordenação, quando há suspeita de AVC.
Caso perceba qualquer um dos sintomas, procure um angiologista ou cirurgião vascular para realizar o diagnóstico precoce e iniciar o tratamento adequado.

Diagnóstico e papel do angiologista
O diagnóstico começa pela escuta das queixas do paciente e por um exame físico detalhado, que permite identificar sinais como inchaço, dor, varizes, alterações na cor da pele ou feridas que não cicatrizam.
Como algumas doenças vasculares são silenciosas, ou seja, não apresentam sintomas, a consulta de rotina é fundamental para identificar alterações precocemente e prevenir complicações.
Para confirmar o diagnóstico e avaliar o grau da doença, o médico pode solicitar exames complementares, como:
- Ultrassom Doppler: avalia o fluxo de sangue nas artérias e veias, identificando obstruções ou refluxo venoso.
- Angiografia: utiliza contraste para visualizar os vasos sanguíneos com mais precisão.
- Tomografia Computadorizada (TC) e Ressonância Magnética (RM): permitem o estudo detalhado das estruturas vasculares.
- Eletrocardiograma (ECG) e Ecocardiograma: utilizados quando há suspeita de doenças cardíacas associadas.
- Cateterismo: exame invasivo para avaliação da circulação e função cardíaca.
- MAPA (monitorização ambulatorial da pressão arterial): mede a pressão ao longo de 24h para identificar hipertensão.
- Teste Ergométrico: observa a resposta do sistema cardiovascular ao esforço físico.
O angiologista e o cirurgião vascular são os médicos especializados no cuidado das artérias, veias e vasos linfáticos, sendo responsáveis pelo diagnóstico, tratamento e acompanhamento das doenças vasculares.

Tratamentos disponíveis: medicamentos, escleroterapia, cirurgia vascular
Em muitos casos, o tratamento começa com o uso de medicamentos que ajudam a melhorar o retorno venoso, reduzir o inchaço, aliviar dor e inflamação, além de tratar fatores associados, como colesterol elevado, diabetes e hipertensão.
Além disso, os medicamentos são especialmente importantes em casos de insuficiência venosa, doença arterial periférica e em pacientes com maior risco de formação de coágulos.
Porém, os medicamentos não substituem outras medidas, como a prática de atividade física regularmente e o controle de fatores de risco.
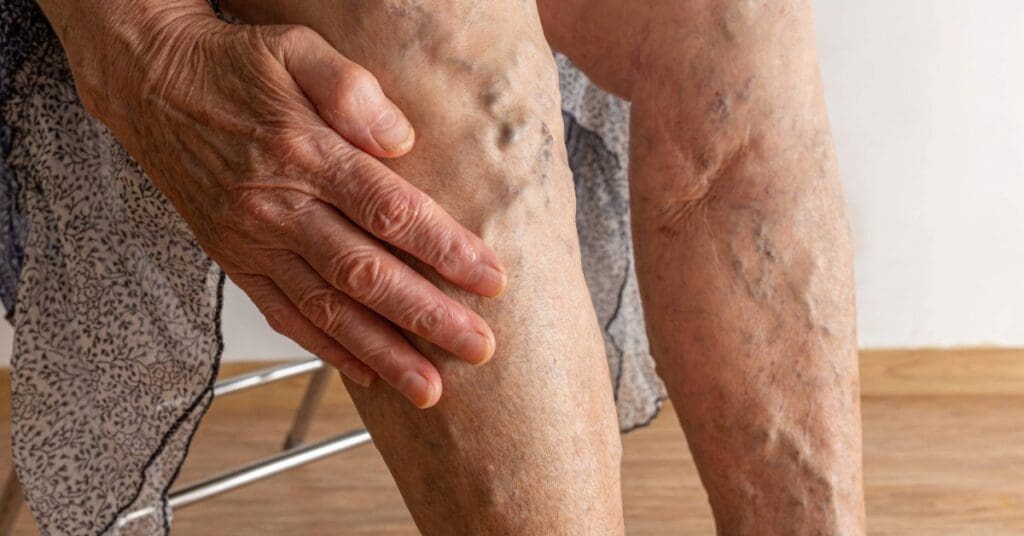
Já a escleroterapia é um procedimento minimamente invasivo, indicado principalmente para tratar varizes e vasinhos.
O tratamento consiste na aplicação de uma substância dentro da veia afetada, fazendo com que ela feche e seja absorvida naturalmente pelo corpo, melhorando a aparência da pele e reduzindo desconfortos.
Quando as veias estão muito dilatadas ou quando há sinais de complicações, como úlceras venosas e dor persistente, a cirurgia vascular pode ser indicada, para tratar ou remover as veias comprometidas.
No entanto, a escolha da melhor abordagem depende da avaliação do angiologista ou cirurgião vascular, que considera o estágio da doença, a presença de sintomas e as condições de saúde de cada paciente.
Úlceras venosas e feridas crônicas: quando se tornam um problema sério
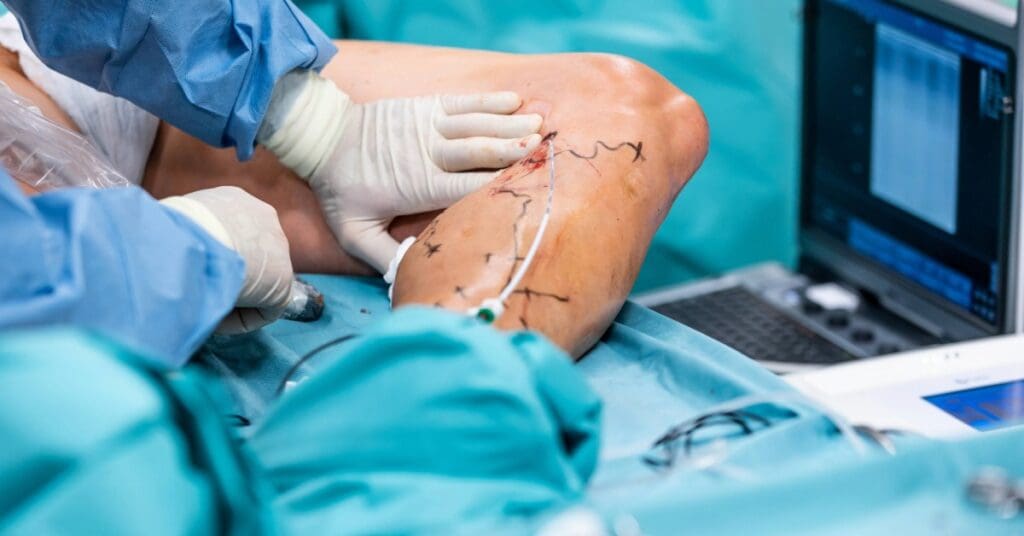
As úlceras venosas são feridas abertas que surgem principalmente na região das pernas e tornozelos, como consequência da insuficiência venosa crônica. São consideradas feridas crônicas porque podem levar meses ou até anos para cicatrizar, especialmente quando não recebem o tratamento adequado.
Além disso, as feridas crônicas podem reabrir com frequência, causando dor, desconforto e impacto na qualidade de vida do paciente. Portanto, uma úlcera venosa se torna um problema sério quando:
- não cicatriza após algumas semanas;
- apresenta sinais de infecção, como vermelhidão, calor ou mau cheiro;
- causa dor intensa ou limita a mobilidade;
- está associada a varizes ou insuficiência venosa já diagnosticada.
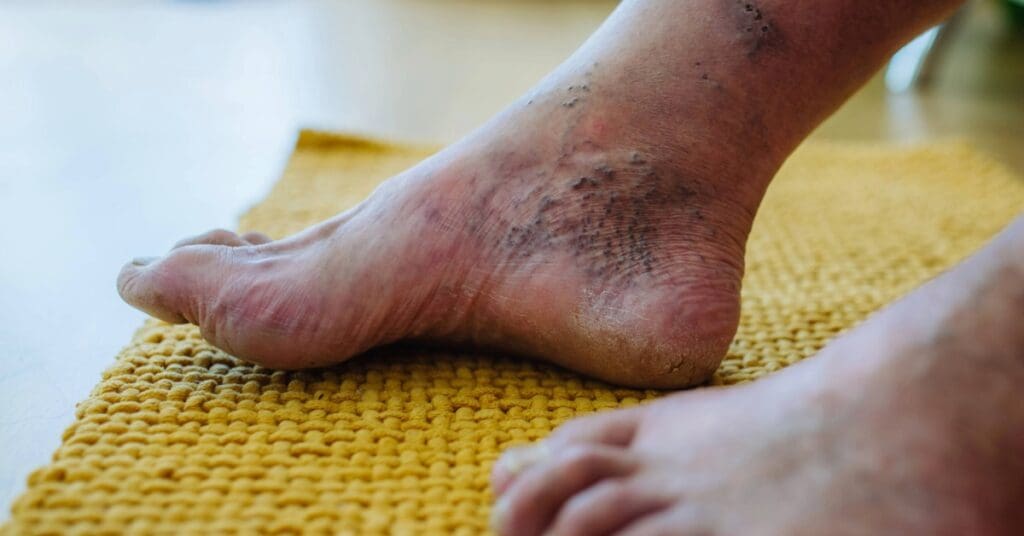
Nesses casos, o acompanhamento médico é fundamental para tratar não apenas a ferida, mas a causa do problema, que é a má circulação. Quanto mais cedo o tratamento for iniciado, maior a chance de cicatrização completa e menor o risco de complicações.
Uso de tecnologias como o Membracel na regeneração de feridas vasculares
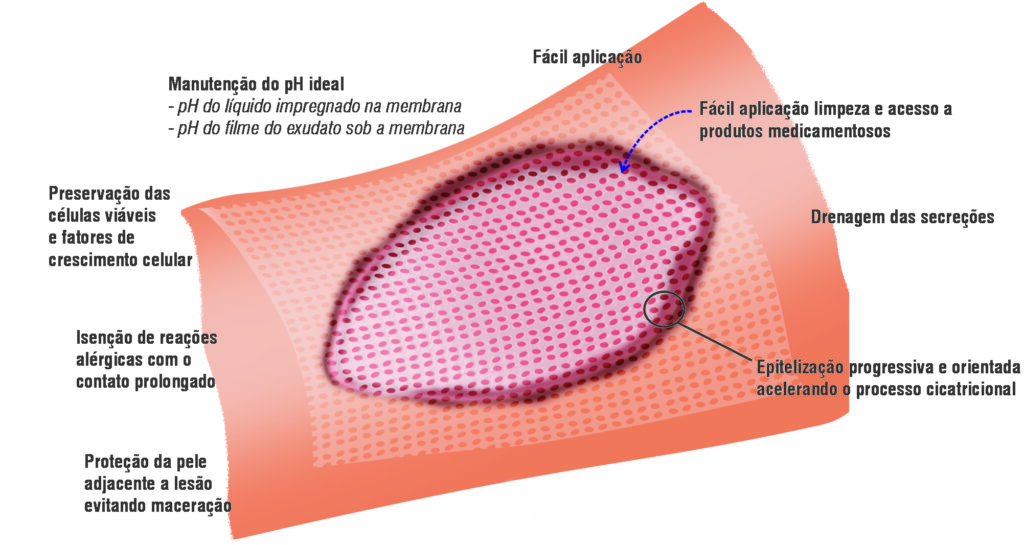
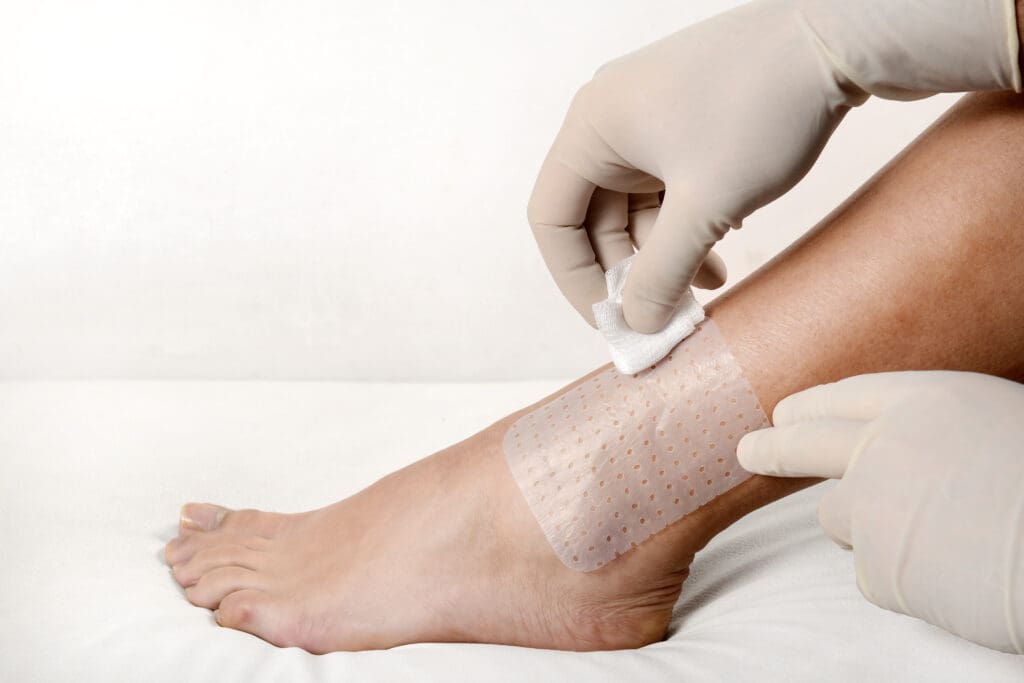
A Membracel, desenvolvida pela Vuelo Pharma, é uma membrana regeneradora de celulose que funciona como um substituto temporário da pele e é indicada para tratamentos de feridas vasculares.
Além de aliviar a dor já na primeira aplicação, a membrana contém poros, o que permite a drenagem do excesso de exsudato (secreção) e possibilita as trocas gasosas.
Além disso, não necessita de trocas diárias, o que proporciona mais conforto ao paciente. Ou seja, a mesma membrana pode permanecer no leito da lesão por até 12 dias, caso não haja sinais de infecção, como mau cheiro.
Para que o tratamento da lesão alcance o resultado esperado, é imprescindível contar com o acompanhamento de um profissional capacitado para indicar o caminho que o tratamento deve seguir, como o enfermeiro estomaterapeuta.
Um estudo realizado por estudantes de Enfermagem da Universidade do Norte do Paraná avaliou o uso da Membracel em um paciente com úlceras venosas há cerca de dois anos, que já estava afastado do trabalho devido à dor e à dificuldade de cicatrização.
Com a aplicação da membrana, observou-se redução significativa da dor, cicatrização completa de seis feridas e redução de 96% da área da lesão em aproximadamente 50 dias.
Os resultados reforçam que, quando associada ao acompanhamento vascular e ao manejo adequado, a Membracel pode transformar o processo de reabilitação, devolvendo mobilidade, bem-estar e qualidade de vida.
Hábitos para manter a saúde vascular: alimentação, exercícios, controle de peso
A saúde dos vasos sanguíneos está diretamente relacionada ao estilo de vida. Por isso, é importante manter alguns hábitos diários para prevenir problemas circulatórios, reduzir o inchaço nas pernas e evitar complicações.
A seguir, os principais hábitos recomendados para proteger sua saúde vascular:
- Pratique atividade física regularmente, como caminhadas, corridas ou alongamentos, por pelo menos 30 minutos ao dia, para estimular o retorno do sangue das pernas para o coração.
- Evite longos períodos sentado ou em pé na mesma posição. Levante-se e caminhe alguns minutos a cada 1 hora.
- Em viagens longas, movimente as pernas:
- Levante e abaixe os calcanhares repetidamente;
- Estique as pernas;
- Faça movimentos circulares com os pés.
- Mantenha o peso corporal adequado, pois o excesso de peso aumenta a pressão sobre as veias das pernas.
- Tenha uma alimentação equilibrada, priorizando frutas, verduras, legumes, cereais integrais e proteínas magras.
- Reduza o consumo de frituras, açúcares, sal em excesso e alimentos ultraprocessados.
- Utilize meias de compressão quando indicado, pois, elas ajudam a melhorar o retorno venoso e reduzir o inchaço.
- São especialmente recomendadas para quem tem varizes, insuficiência venosa, histórico de trombose ou permanece muito tempo em pé.
- Eleve as pernas acima da altura do coração por alguns minutos após muito tempo sentado ou em pé, para aliviar o edema.
- Hidrate-se adequadamente, consumindo 1,5 a 2 litros de água ao dia, a menos que seu médico oriente outra quantidade.
- Não fume. O tabagismo causa danos diretos às artérias e compromete a circulação.
- Evite sapatos muito altos ou totalmente rasos e roupas muito apertadas na cintura ou pernas, pois podem dificultar o fluxo sanguíneo.
- Realize acompanhamento periódico com um angiologista ou cirurgião vascular, mesmo na ausência de sintomas, para identificar precocemente alterações silenciosas e orientar o tratamento adequado.
Quer saber mais? Descubra a diferença entre úlceras venosas e úlceras arteriais!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária