O que é uma úlcera?
A úlcera é uma lesão aberta que se forma em uma superfície do corpo, mais especificamente, na pele ou em membranas mucosas, como as que revestem o estômago, o esôfago ou o intestino delgado.
As causas das úlceras gástricas e intestinais estão frequentemente associadas a infecções bacterianas, como a Helicobacter pylori (H. pylori).
O uso de uso prolongado de anti-inflamatórios não esteroidais (AINEs), como aspirina e ibuprofeno, também pode contribuir para o desenvolvimento dessas lesões.

Além disso, fatores como problemas circulatórios, pressão, atrito, consumo excessivo de bebidas alcoólicas, tabagismo e predisposição genética aumentam o risco de formação de úlceras.
Algumas úlceras são superficiais e podem cicatrizar com tratamento simples e repouso. No entanto, outras podem evoluir para quadros mais graves, como infecções secundárias, sangramentos, perfurações e cicatrizes de difícil recuperação.
Tipos de úlceras na pele
Os principais tipos de úlceras na pele são:
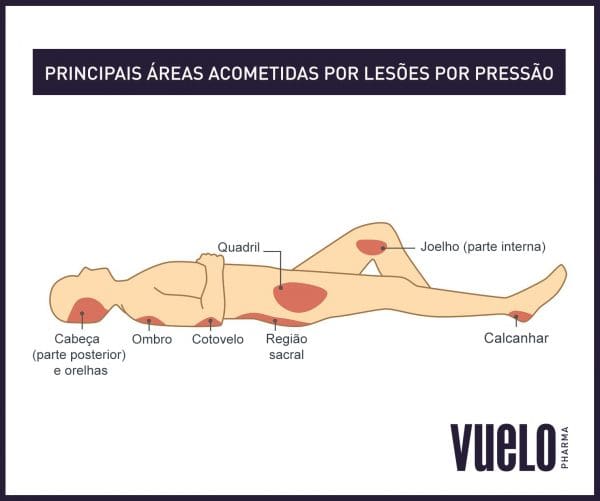
Úlceras por pressão
Também conhecidas como escaras ou úlceras de decúbito, essas lesões são causadas pela pressão contínua sobre uma determinada área do corpo, sendo mais comuns em pessoas com mobilidade reduzida ou que permanecem acamadas por longos períodos.
A pressão contínua sobre a pele impede o fluxo sanguíneo para os tecidos, levando à isquemia (falta de oxigênio) e, consequentemente, morte celular. Além da pressão, fatores como fricção e cisalhamento também podem contribuir para a formação das úlceras.
Os fatores que podem colocar um paciente em risco são: imobilidade, diabetes mellitus, doença vascular periférica, desnutrição, acidente vascular cerebral e hipotensão.
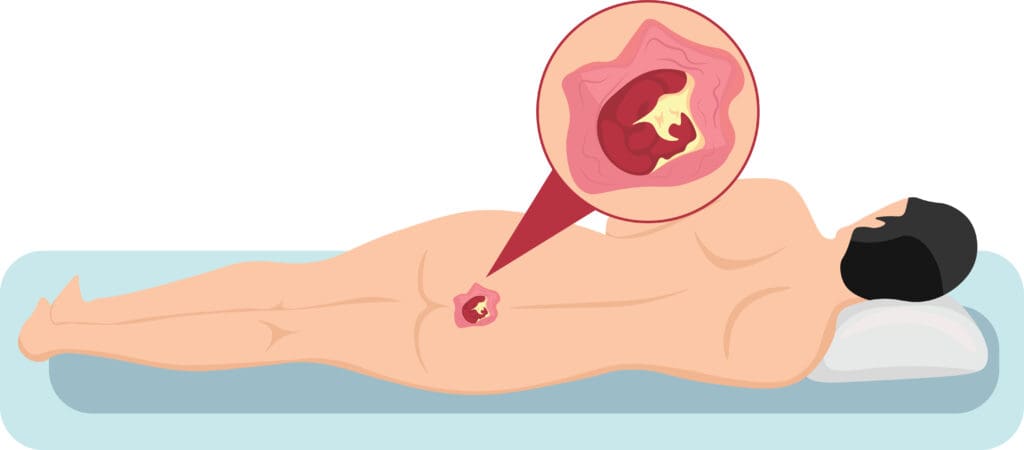
Outros fatores são idade igual ou superior a 70 anos, histórico de tabagismo, pele seca, baixo índice de massa corporal, incontinência urinária e fecal, restrições físicas, diagnósticodecâncer (malignidade), prescrição de vasopressina e histórico prévio de lesão por pressão.
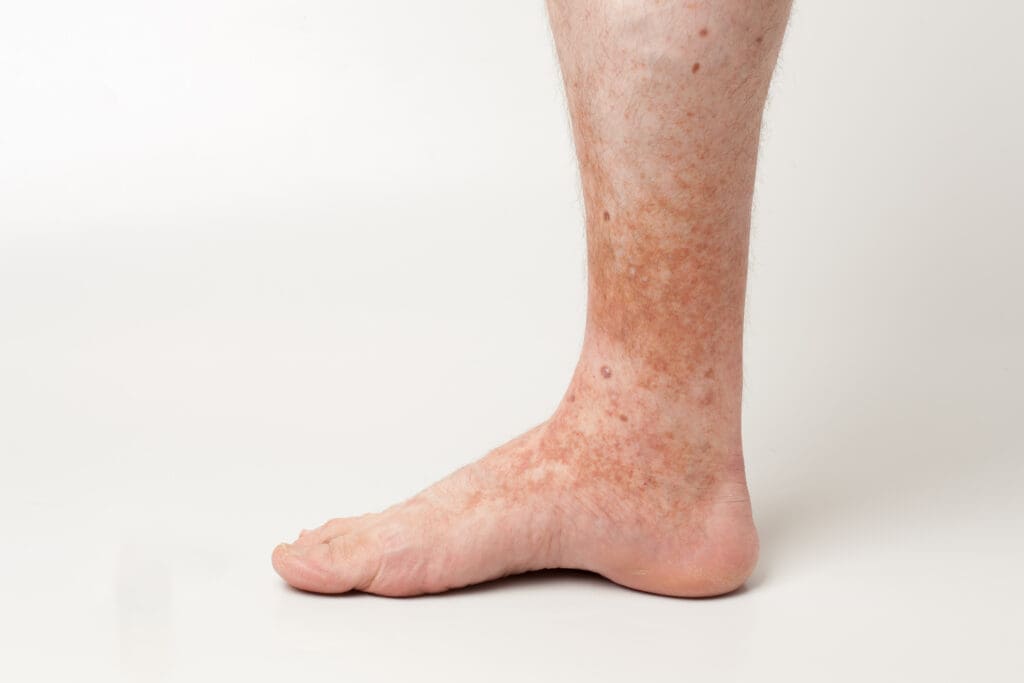
Úlceras venosas
Também conhecidas como úlceras varicosas ou úlceras de estase, são feridas causadas pela dificuldade no retorno do sangue das pernas ao coração, o que leva ao acúmulo de sangue e aumento da pressão nas veias.
As úlceras venosas são frequentemente consequência de uma insuficiência venosa crônica e costumam aparecer nas pernas, especialmente acima do tornozelo e abaixo da panturrilha.
Segundo a Sociedade Brasileira de Angiologia e de Cirurgia Vascular (SBACV), os principais fatores que contribuem para o aparecimento das úlceras venosas são: varizes, obesidade, trombose venosa profunda e falha da bomba muscular da panturrilha.
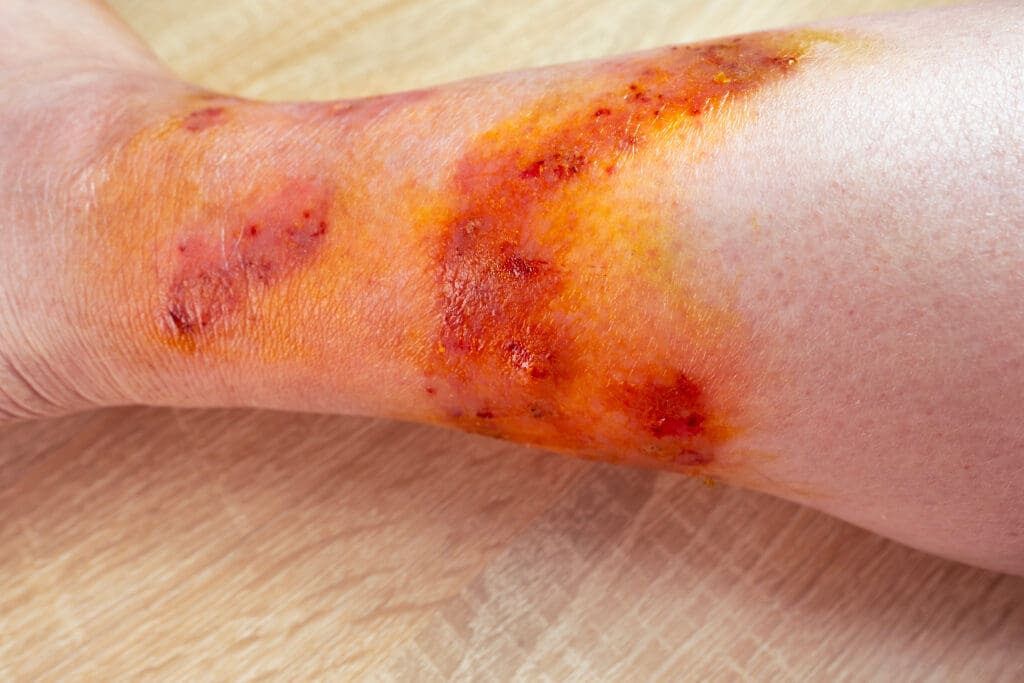
Úlceras arteriais
Também chamadas de úlceras isquêmicas, as úlceras artérias são feridas causadas pela insuficiência arterial, frequentemente relacionada à aterosclerose, que é o acúmulo de placas de gordura nas paredes das artérias.
A doença arterial periférica (DAP) é uma das principais causas dessas úlceras, principalmente em pacientes idosos. Devido à má circulação, os tecidos não recebem oxigênio e nutrientes suficientes, o que leva à morte celular e à formação de feridas abertas.
Além disso, tabagismo, diabetes descontrolado, colesterol alto e hipertensão arterial também aumentam o risco desse tipo de úlcera, que é mais comum nas pernas, especialmente nas canelas e nas extremidades dos dedos dos pés.
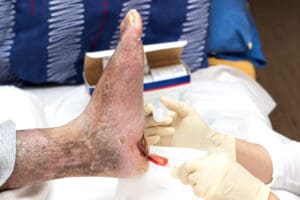
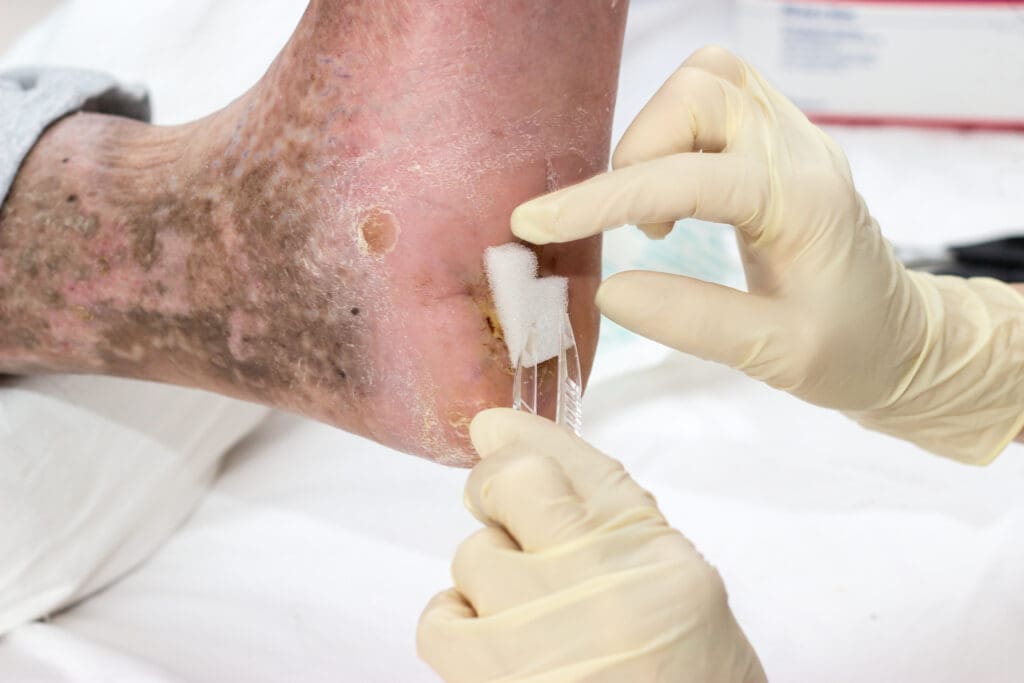
Úlceras diabéticas
Segundo a Sociedade Brasileira de Diabetes, as úlceras nos pés de pessoas com diabetes, também chamadas de úlceras neuropáticas, estão entre as principais complicações do diabetes mellitus (DM).
As lesões ocorrem devido à perda de sensibilidade protetora nos pés, associada a alterações estruturais e à pressão ou traumas repetitivos.
Com a perda da sensibilidade, pequenos machucados muitas vezes passam despercebidos, evoluindo para feridas mais graves.
Os principais fatores de risco incluem a perda da sensibilidade tátil, térmica e vibratória, presença de doença arterial periférica (DAP) e deformidades nos pés, como calosidades, joanetes ou dedos em garra.
De acordo com o Ministério da Saúde muitas pessoas só percebem o problema em estágios avançados e quase sempre com uma ferida ou uma infecção, o que torna o tratamento mais difícil devido aos problemas de circulação.
Tipos de úlceras gástricas e intestinais
As úlceras gástricas e intestinais, também conhecidas como úlceras pépticas, são feridas que se formam no revestimento do estômago, do duodeno ou do esôfago. Os principais tipos são:
- Úlcera péptica: feridas profundas que surgem na mucosa do esôfago, estômago ou intestino delgado.
- Úlcera gástrica: ocorre quando a úlcera péptica está localizada no revestimento do estômago, causando dor abdominal, queimação, náuseas e, em casos mais graves, sangramentos.
- Úlcera duodenal: ocorre na primeira porção do intestino delgado, chamada duodeno. Costuma causar dor abdominal em jejum ou durante a madrugada, que pode melhorar após a alimentação.
- Úlcera esofágica: se desenvolve na parte inferior do esôfago e geralmente está associada ao refluxo gastroesofágico, causando dor ao engolir, azia intensa e inflamação.
- Úlcera hemorrágica: é uma complicação grave da úlcera péptica, caracterizada por sangramento. Pode causar vômitos com sangue, fezes escurecidas (melena) e, em casos severos, levar à necessidade de internação e intervenção médica urgente.
- Úlcera refratária: ocorre quando a úlcera péptica não cicatriza mesmo após três meses de tratamento adequado.
- Úlcera de estresse: são múltiplas lesões que podem surgir no esôfago, estômago ou duodeno, como resposta do organismo a níveis elevados de estresse físico e emocional.

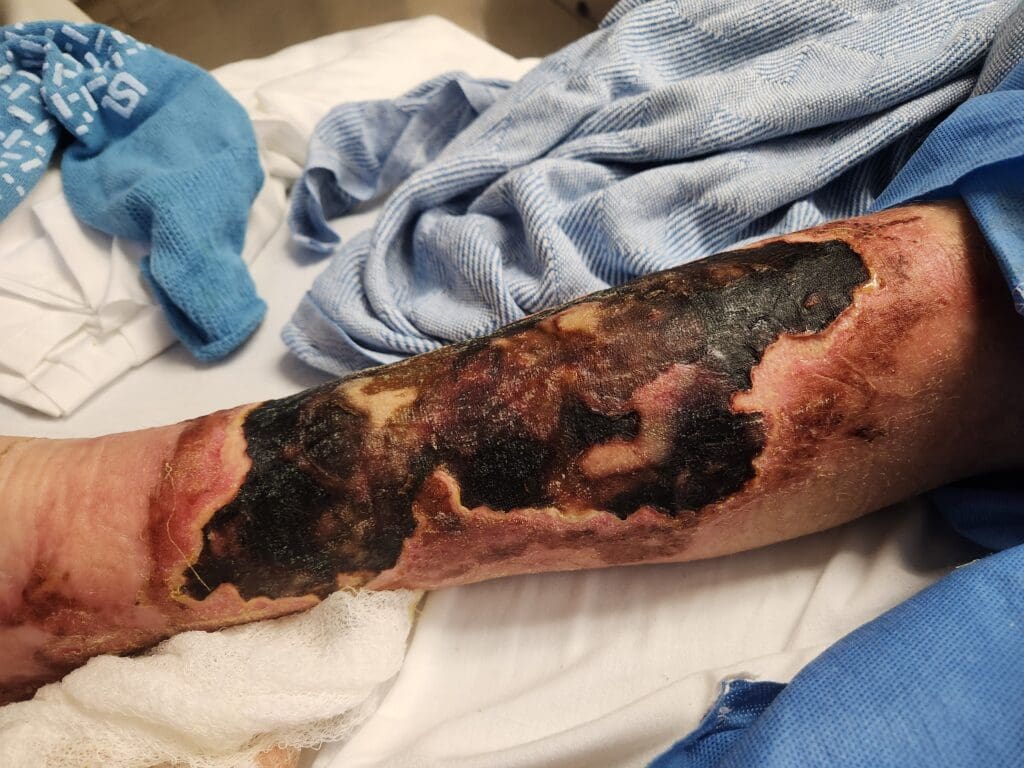
Úlceras por pressão: Estágios e cuidados
Segundo a National Pressure Ulcer Advisory Panel (Painel Consultivo Nacional sobre Úlceras por Pressão (NPUAP), as lesões por pressão (LP), são classificadas em quatro estágios, conforme a profundidade e a extensão da lesão.
Estágios das Úlceras por Pressão:
- Estágio I: pele intacta com vermelhidão persistente (hiperemia) de uma área localizada que não embranquece, geralmente sobre proeminência óssea. Em peles mais escuras, a alteração pode não ser visivelmente avermelhada, mas ainda assim diferente da pele ao redor.
- Estágio II: há perda parcial da espessura da derme, com exposição da epiderme e parte da derme. A lesão costuma se apresentar como uma úlcera superficial, com leito vermelho ou rosado, sem presença de tecidos mortos (esfacelo). Pode apresentar-se, ainda, como uma bolha (preenchida com exsudato seroso), intacta ou rompida.
- Estágio III: há perda de tecido em sua espessura total, com exposição da gordura subcutânea, mas sem exposição de osso, tendão ou músculo. Pode haver presença de tecido morto (esfacelo) ou tecido necrosado (escara), além de túneis e cavidades na ferida (tunelamento)
- Estágio IV: há perda total de tecido com exposição óssea, de músculo ou tendão. Pode haver presença de esfacelo ou escara em algumas partes do leito da ferida. Também é comum a formação de cavidades, trajetos sinusais e tunelamento.
- LP não classificável: lesão com perda total de tecido, cuja base está coberta por esfacelo (amarelo, marrom, cinza, esverdeado ou castanho) e/ou há escara (marrom, castanha ou negra) no leito da ferida.
- Lesão tissular profunda: área localizada de descoloração escura (roxa ou castanha) ou bolha preenchida por sangue, indicando danos nos tecidos profundos sob a pele intacta.
- Lesão por pressão relacionada ao uso de dispositivos médicos: esse tipo de lesão por pressão é causado por uso de dispositivos projetados e aplicados para fins terapêuticos (p. ex., moldes, talas). Quando esses equipamentos são mal adaptados ou incorretamente inseridos pode causar feridas na pele ou até mesmo em mucosas
- Lesão por pressão em mucosas: ocorrem em locais como boca, nariz ou trato respiratório, geralmente associadas ao uso de dispositivos médicos como sondas endotraqueais, máscaras de oxigênio ou dentaduras mal ajustadas. Devido à anatomia específica das mucosas, esse tipo de lesão não pode ser classificado em estágios, como ocorre com lesões na pele.
Importante: As LP, não evoluem necessariamente do estágio I para o estágio IV e o processo de cicatrização também não ocorre em ordem regressiva. As lesões cicatrizam por segunda intenção, ou seja, de dentro para fora, com formação gradual de tecido de granulação.
Sintomas e complicações das lesões por pressão
Os sintomas das úlceras variam de acordo com o estágio e a gravidade da lesão.
Sintomas da Lesão por Pressão
Os sintomas mais comuns no estágio I da lesão por pressão são:
- Vermelhidão na pele.
- Sensação de calor ou aumento da temperatura na área afetada.
- Coceira na pele.
- Sensação de queimação.
- Formigamento.
- Dor e pele endurecida ou esponjosa.
Os sintomas mais comuns no estágio II da lesão por pressão são:
- Feridas superficiais com cor rosada ou avermelhada.
- Pele esbranquiçada ao redor da ferida.
- Bolhas com líquido claro ou amarelado que podem se romper formando feridas abertas.
Os sintomas mais comuns no estágio III da lesão por pressão são feridas profundas abertas na pele, irregulares e com coloração amarelada ou vermelhas.
Já no estágio IV, as feridas são mais profundas, sendo muito comum a presença de odor fétido, devido à morte dos tecidos e à produção de secreções. Mas também pode haver tecido viável.
Quando não tratada adequadamente, a LP pode evoluir para complicações graves, como celulite (infecção bacteriana da pele), osteomielite (infecção nos ossos), artrite infecciosa, sepse e, em casos extremos, levar à morte.
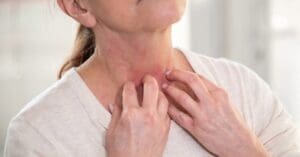
Sintomas da Úlcera Venosa
A dor é um dos sintomas mais comuns da úlcera venosa, podendo variar de leve a intensa, geralmente piorando ao fim do dia. Além disso, a pele ao redor da úlcera pode ficar irritada e pruriginosa.
O acúmulo de líquido na área afetada pode levar ao inchaço das pernas e a pele ao redor da úlcera pode tornar-se endurecida ou até mesmo mudar sua coloração.
A úlcera venosa aparece normalmente no tornozelo e pode também estar associada a outros sintomas como aparecimento de varizes e sensação de peso ou cansaço nas pernas.
A falta de tratamento adequado pode levar a infecções secundárias, que podem ser difíceis de reconhecer, cicatrização lenta, limitação na mobilidade e, em casos mais graves, amputação do membro afetado.
Sintomas da Úlcera Arterial
Os principais sintomas da úlcera arterial são:
- Feridas redondas que aumentam de tamanho;
- Ferida profunda que não sangra;
- Ferida com bordas bem definidas e esbranquiçadas;
- Pele ao redor da ferida fria, fina, seca e brilhante;
- Dor intensa na ferida, especialmente ao caminhar ou à noite ao deitar-se;
- Dor na ferida mesmo em repouso, que melhora ao elevar o pé ou as pernas;
- Base na ferida de cor amarelada, cinza, marrom ou preta;
- Ausência de pelos na pele e unhas dos pés mais grossas.
Além disso, a ferida da úlcera arterial pode apresentar pus ou secreção, ou cheiro forte em casos de infecção.
A úlcera arterial pode causar complicações como, infecções na ferida, necrose dos tecidos ou gangrena.
Sintomas da Úlcera em Diabéticos
Segundo a Sociedade Brasileira de Diabetes (SBD), os principais sintomas e sinais de alerta para risco de ulceração do pé em pessoas com diabetes são:
- Dor nos pés ao caminhar ou mesmo em repouso.
- Formigamento, dormência ou sensação de queimação.
- Cãibras nas pernas durante atividades físicas.
- Pele pálida, arroxeada, fria ou, em alguns casos, com aumento da temperatura.
- Inchaço nos pés ou nas pernas.
- Infecção fúngica superficial.
- Uso de calçados inadequados ou a ausência de calçado.
De acordo com a Sociedade Brasileira de Angiologia e de Cirurgia Vascular (SBAC), cerca de 85% das amputações em pacientes diabéticos são precedidas por úlceras nos pés que evoluem para infecções graves ou gangrena.
Tratamentos para úlceras
Segundo o Ministério da Saúde, o tratamento de úlceras consiste em manter a ferida limpa, úmida e coberta, para favorecer o processo de cicatrização.
A limpeza deve ser realizada de forma cuidadosa e rigorosa, em toda a extensão e profundidade, utilizando o método de irrigação com PHMB ou soro fisiológico a 0,9 %.
O leito da úlcera deve ser mantido úmido, e a pele íntegra, ao redor, deve ser limpa com gaze umedecida em soro fisiológico. Após a limpeza da área ao redor da úlcera, é importante secar com gaze, para evitar a maceração da pele íntegra e facilitar a fixação da cobertura.
O uso da Membrana Regeneradora Porosa Membracel para lesão por pressão, úlceras venosas, úlceras arteriais ou úlceras em pessoas diabéticas é bastante indicado, pois acelera o processo de cicatrização e alivia a dor já na primeira aplicação.
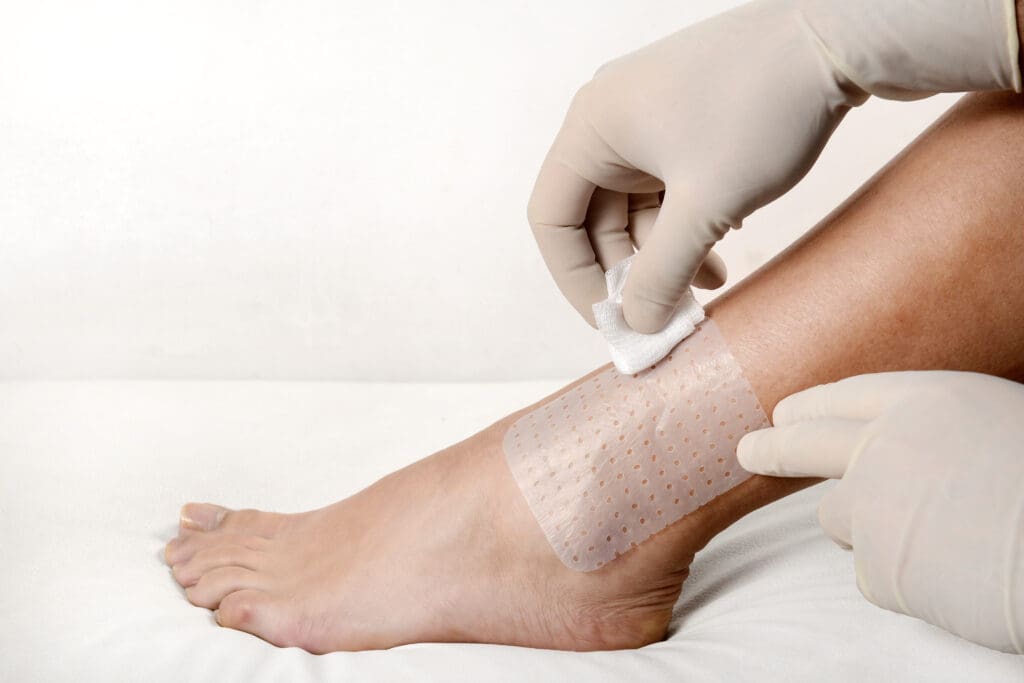
A membrana contém poros, o que permite a drenagem do excesso de exsudato (secreção) e possibilita as trocas gasosas. Não necessita de trocas diárias, o que proporciona mais conforto ao paciente. Ou seja, a mesma membrana pode permanecer no leito da lesão por até 12 dias, desde que não haja sinais de infecção, como mau cheiro.
No caso de úlceras pépticas causadas por infecção por Helicobacter pylori, o tratamento envolve o uso de antibióticos combinados com inibidores da bomba de prótons (IBPs).
A cirurgia raramente é necessária, pois os medicamentos e a endoscopia geralmente são eficazes. No entanto, pode ser indicada nos seguintes casos:
- Perfuração da úlcera.
- Obstrução persistente ou recorrente.
- Dois ou mais episódios graves de sangramento.
- Suspeita de câncer em úlcera gástrica.
- Recorrência frequente e grave de úlceras pépticas.
Além dos tratamentos convencionais, alguns métodos complementares podem ajudar a prevenir e controlar a evolução das úlceras em diversas localizações e etiologias:
- Adotar uma alimentação saudável e balanceada.
- Praticar atividade física regular.
- Evitar permanecer por longos períodos em pé ou sentado.
- Não fumar e reduzir o consumo de bebidas alcoólicas.
- Controlar pressão arterial, colesterol, triglicerídeos e doenças crônicas como diabetes.
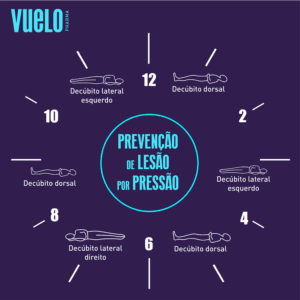
- Utilizar travesseiros, almofadas de espuma, botas ortopédicas ou colchões especiais para reduzir a pressão.
- Reposicionar o corpo com frequência: a cada 15 minutos para quem usa cadeira de rodas e a cada 2 horas para quem está acamado.
- Evitar escorregamentos ou deslizamentos ao mudar de posição.
- Observar diariamente a pele, especialmente nas áreas de risco, para detectar precocemente sinais de lesão.
Ficou com alguma dúvida? Compartilhe nos comentários para que possamos ajudar!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária