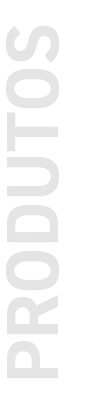O que é vasculite cutânea?
A vasculite é um grupo de doenças que provocam a inflamação nos vasos sanguíneos, que pode comprometer as artérias ou veias de pequeno, médio ou grande calibre, e até mesmo diferentes órgãos do corpo.
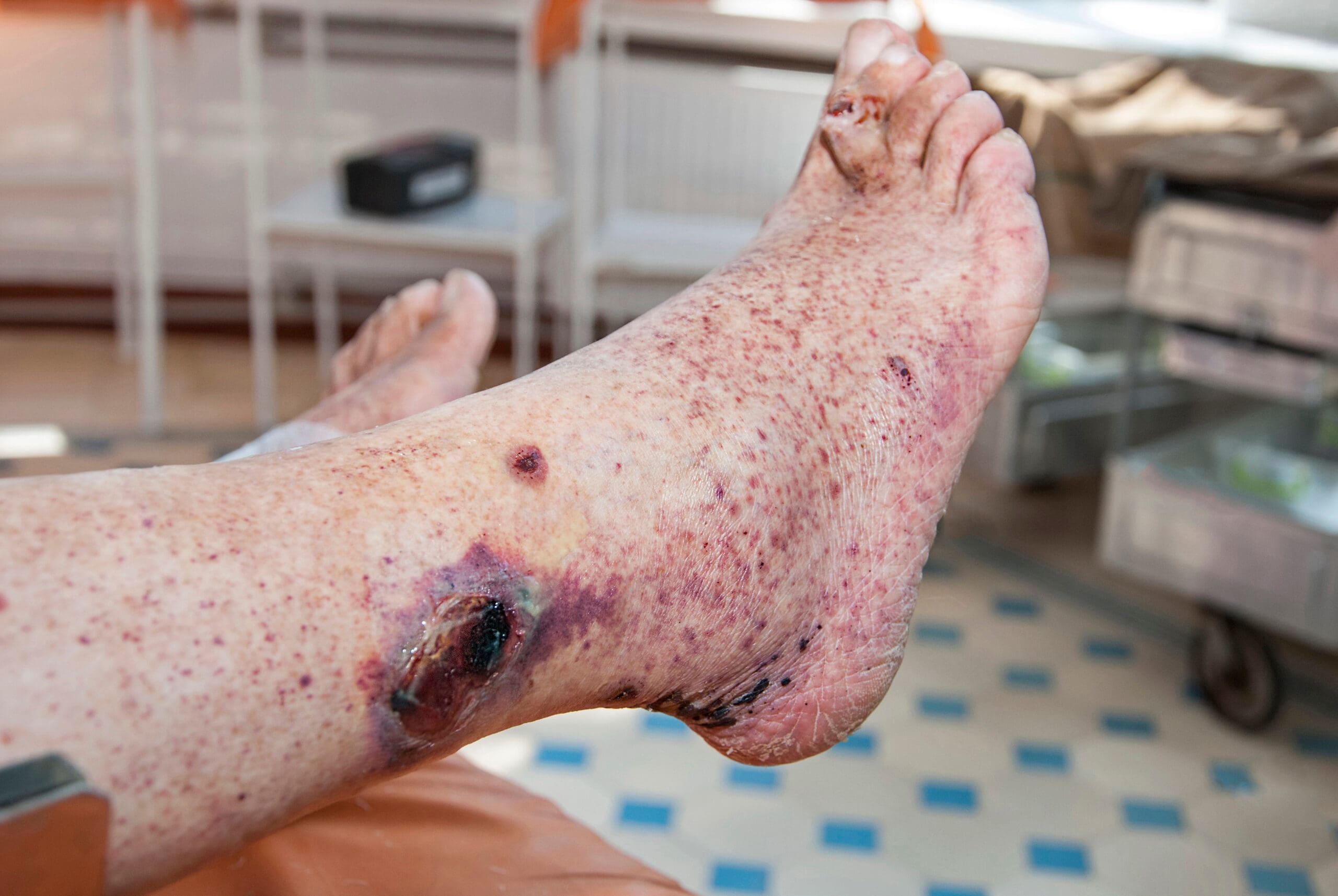
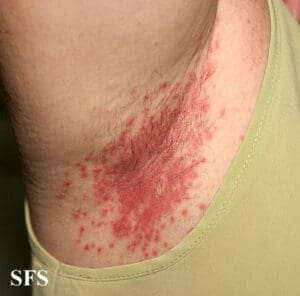
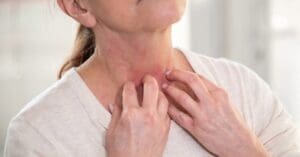
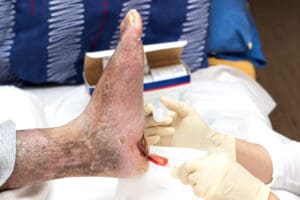
Quando essa inflamação afeta especificamente os vasos da pele, recebe o nome de vasculite cutânea. Como consequência, podem surgir lesões visíveis, que variam desde pequenas manchas arroxeadas até feridas mais profundas.
Essa inflamação acontece quando o sistema imunológico ataca erroneamente as células dos vasos sanguíneos, seja após infecções, pelo uso de certos medicamentos, em decorrência a doenças autoimunes ou até mesmo sem uma causa definida.
As vasculites cutâneas podem ser classificadas de acordo com o tamanho dos vasos sanguíneos afetados (pequenos, médios ou grandes) e a origem da inflamação, que pode ser primária ou secundária.
Vasculites primárias
As vasculites primárias surgem de forma isolada, afetando apenas um órgão ou tecido, como sistema nervoso central, pele e olhos. Ou, então, de forma sistêmica, que pode atingir vários órgãos ao mesmo tempo (como pele, rins, pulmões e nervos), sendo chamada de vasculite sistêmica primária.
Vasculites secundárias
Já as vasculites secundárias acontecem quando a inflamação dos vasos é uma resposta a outras doenças ou fatores externos, como:
- Infecções virais ou bacterianas, como hepatite B, hepatite C, HIV e endocardite infecciosa;
- Medicamentos, como antibióticos, anti-inflamatórios, anticonvulsivantes, entre outros;
- Doenças autoimunes, como lúpus eritematoso sistêmico, artrite reumatoide e esclerodermia;
- Neoplasias hematológicas, como leucemias e linfomas;
- Fatores ambientais, como exposição a drogas ilícitas ou pó de sílica.
Embora possa surgir em qualquer idade, a vasculite cutânea é mais comum em adultos, mas também pode aparecer em crianças.
Principais causas e fatores de risco
A vasculite cutânea pode surgir por diferentes motivos, e, em cerca de metade dos casos, a causa exata ainda é desconhecida, sendo então chamada de idiopática.
Nos demais casos, a inflamação dos vasos da pele costuma ser desencadeada por infecções, medicamentos, doenças autoimunes, neoplasias ou fatores genéticos ou ambientais.
1. Infecções
A vasculite pode se manifestar entre 7 e 10 dias após uma infecção viral, bacteriana, parasitária ou fúngica. Infecções crônicas, como hepatite B, hepatite C e HIV, também estão entre as causas mais comuns em adultos.
2. Doenças autoimunes
Condições como lúpus eritematoso sistêmico, artrite reumatoide e doença inflamatória intestinal (DII) podem desencadear uma reação inflamatória que atinge os vasos da pele.

3. Medicamentos
A vasculite pode surgir dias ou semanas após o início do uso de certos medicamentos como antibióticos, anti-inflamatórios não esteroides (AINEs), anticonvulsivantes e diuréticos.

4. Neoplasias e distúrbios sanguíneos
Alguns tipos de câncer, especialmente leucemias e linfomas, podem alterar o sistema imune e favorecer o aparecimento da vasculite. Os distúrbios que afetam os glóbulos vermelhos ou brancos também podem causar inflamação nos vasos.

5. Histórico familiar
Ter familiares com doença de Behçet, granulomatose com poliangeíte ou doença de Takayasu pode aumentar o risco de desenvolver vasculite.
6. Fatores ambientais e estilo de vida
O uso de drogas ilícitas (como cocaína e anfetaminas) e a exposição ao pó de sílica estão entre os fatores ambientais relacionados à vasculite. O tabagismo também aumenta o risco de certas formas da doença.
5. Fatores ambientais e estilo de vida
O uso de drogas ilícitas (como cocaína e anfetaminas) e a exposição ao pó de sílica estão entre os fatores ambientais relacionados à vasculite. O tabagismo também aumenta o risco de certas formas da doença.

Sintomas da vasculite cutânea
As lesões cutâneas mais comuns incluem púrpura palpável, petéquias, urticária, úlceras, livedo reticular e nódulos.
As manifestações podem surgir de forma isolada ou acompanhadas de outros sintomas, como dor, queimação, coceira e formigamento na região afetada.
Quando a inflamação dos vasos cutâneos está associada a uma vasculite sistêmica, ou seja, que também compromete outros órgãos, os sinais mais comuns incluem febre, fadiga intensa, perda de peso, dores nas articulações e mal-estar geral.
Os sintomas variam de acordo com os órgãos atingidos além da pele:
- Pulmões: tosse persistente, falta de ar, chiado e, em casos graves, tosse com sangue.
- Rins: presença de sangue ou proteína na urina, inchaço no rosto e nas pernas, aumento da pressão arterial.
- Intestino: dor abdominal, diarreia e presença de sangue nas fezes.
- Nervos periféricos: fraqueza muscular, dormência, formigamento ou perda de sensibilidade em mãos e pés.
- Olhos e ouvidos: visão turva, dor ocular, vermelhidão, zumbido, otite ou sinusite recorrente.
- Articulações: dores, inchaço e dificuldade em movimentar as articulações.

Caso suspeite de vasculite, é importante procurar atendimento médico imediatamente para diagnóstico e tratamento adequados, evitando sérias complicações, como o comprometimento de órgãos vitais.
Diagnóstico da vasculite cutânea
O diagnóstico da vasculite cutânea geralmente é feito por um angiologista ou reumatologista, a partir de uma avaliação clínica detalhada. O médico investiga o início e a duração das lesões, a presença de sintomas sistêmicos (como febre, dor articular, fadiga ou perda de peso) e o uso recente de medicamentos ou infecções, fatores que podem indicar uma causa secundária de vasculite.
Para confirmar o diagnóstico e identificar o tipo e a extensão do comprometimento, podem ser solicitados exames laboratoriais, como hemograma completo, velocidade de hemossedimentação (VHS), proteína C reativa (PCR), urinálise, creatinina sérica, além de testes imunológicos e sorologias.
Caso haja suspeita de complicações, o médico pode indicar uma biópsia de pele, para confirmar a inflamação dos vasos, e, se necessário, uma biópsia para imunofluorescência direta (IFD).
Também podem ser realizados exames de imagem, como radiografia de tórax, ultrassonografia, tomografia (TC), ressonância magnética (RM) ou angiografia, para avaliar a extensão da doença e possíveis complicações sistêmicas.
Tratamento da vasculite cutânea
O tratamento depende do tipo da vasculite. Quando a vasculite é limitada à pele e não há comprometimento de outros órgãos, o tratamento costuma ser de suporte, com medidas simples como elevação das pernas, uso de meias de compressão e aplicação de corticosteroides tópicos para aliviar a coceira, a queimação e o desconforto.
Se as lesões persistirem por mais de 3 a 4 semanas ou se apresentarem inflamação mais intensa, o médico pode indicar medicamentos orais, como colchicina ou dapsona, que ajudam a controlar a inflamação nos vasos. Em alguns casos, pode ser necessário um curto ciclo de corticosteroides orais em doses mais altas para obter um alívio rápido dos sintomas.
Quando há risco de complicações ou envolvimento de outros órgãos, podem ser usados imunossupressores (como metotrexato, azatioprina, micofenolato ou ciclofosfamida) e, em situações específicas, terapias biológicas, como o rituximabe.
Em casos de vasculites sistêmicas graves, com lesão nos rins ou pulmões, pode ser indicada a plasmaférese, um procedimento que filtra o sangue para remover anticorpos e substâncias inflamatórias que estão atacando os vasos sanguíneos.
As vasculites secundárias, por sua vez, tendem a melhorar quando é tratada a doença de base (como uma infecção ou condição autoimune).
Além do tratamento medicamentoso, medidas complementares como alimentação equilibrada, exercícios físicos regulares, repouso adequado e redução do estresse podem auxiliar na recuperação e no controle da inflamação.
Ficou com alguma dúvida sobre vasculite cutânea? Compartilhe nos comentários para que possamos ajudar!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária