O que são verrugas?
As verrugas são pequenas excrescências benignas que aparecem na pele ou na mucosa, causadas por uma infecção pelo papilomavírus humano (HPV), segundo o Ministério da Saúde.
A infecção é muito comum, principalmente em crianças e adolescentes, e pode surgir em diferentes regiões do corpo, como mãos, pés e até no rosto.
Apesar de assustarem pela aparência, as lesões não representam risco grave à saúde. No entanto, podem gerar incômodo estético, dor ou desconforto, dependendo da localização.
Por que elas aparecem?
As verrugas surgem devido a uma infecção pelo papilomavírus humano (HPV), um vírus bastante comum que pode afetar pessoas de todas as idades.
Infecção por HPV
A transmissão do HPV pode ocorrer de uma pessoa para outra pelo contato direto com as verrugas, por meio de pequenos machucados, cortes ou rachaduras que servem de porta de entrada para o vírus.
O contágio também pode acontecer por contato indireto, como ao compartilhar objetos pessoais contaminados, como toalhas e roupas ou andar descalço em ambientes úmidos, como piscinas e vestiários.
Além disso, a transmissão pode ocorrer por relação sexual desprotegida, e, em casos mais raros, ou da mãe para o bebê durante o parto.
Fatores de risco
Alguns fatores aumentam as chances de surgirem verrugas. Segundo a SBD, crianças e adolescentes entre 12 e 16 anos, apresentam maior incidência. Pessoas com o sistema imunológico enfraquecido também ficam mais vulneráveis, assim como aquelas expostas com frequência a locais úmidos.
É importante saber que em algumas pessoas, asprimeiras manifestações da infecção aparecem em poucas semanas, enquanto em outras podem demorar meses ou até anos para se manifestar.
Tipos comuns de verrugas
As verrugas podem se apresentar de diferentes formas, dependendo do tipo de HPV e da região do corpo em que surgem.
Veja os principais tipos descritos pela Sociedade Brasileira de Dermatologia:
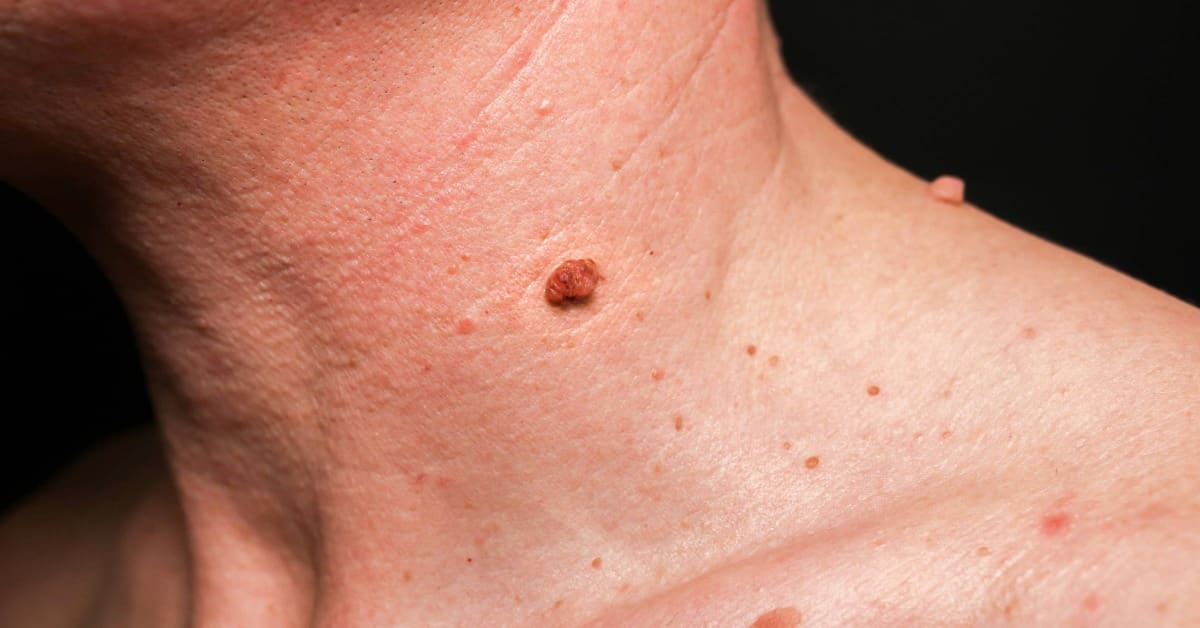
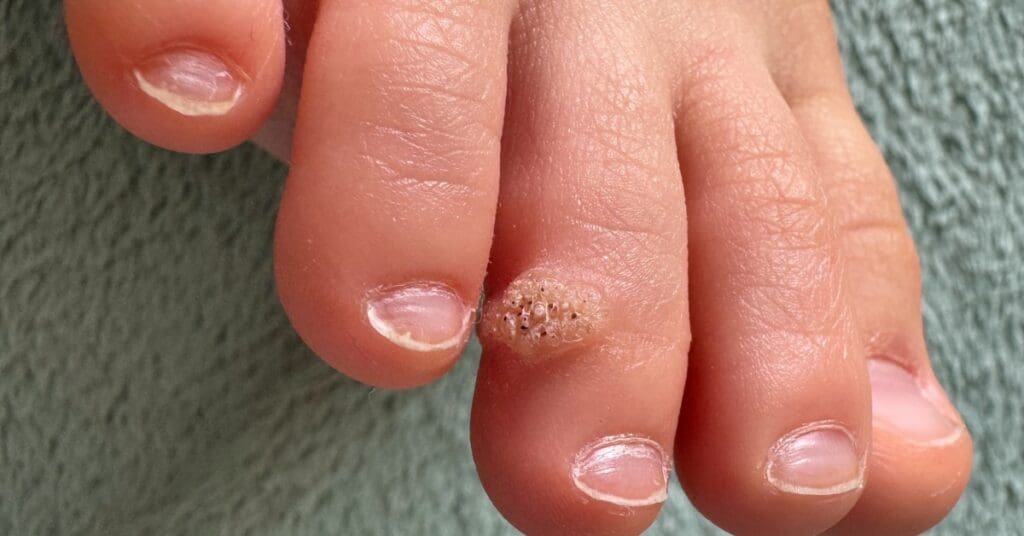
Verruga vulgar: é o tipo mais comum. São pequenas pápulas endurecidas, de superfície áspera, que podem aparecer sozinhas ou em grupo. Costumam surgir em áreas mais sujeitas a atrito ou machucados, como mãos, dedos, joelhos, cotovelos e ao redor das unhas.
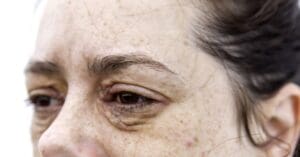
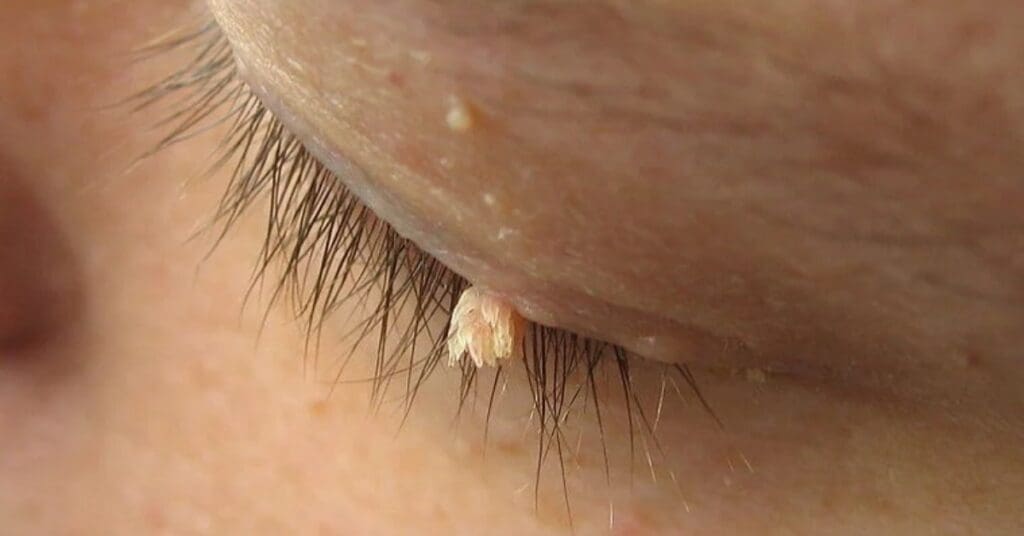
Verrugas filiformes: são alongadas, finas e projetadas, geralmente em pouca quantidade. Aparecem mais no rosto, pescoço, pálpebras e lábios, sendo comuns em pessoas mais velhas.
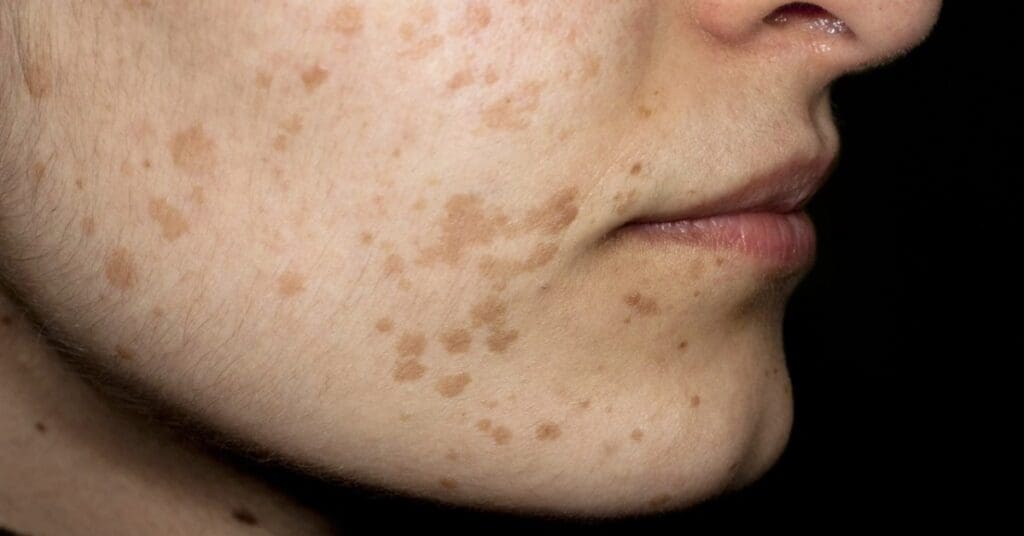
Verrugas planas: são pequenas e discretas, com superfície lisa e cor que varia entre acastanhada e amarelada. Têm até 5 mm e surgem, principalmente, no rosto e no dorso das mãos, sendo mais frequentes em adolescentes.
Verrugas plantares: aparecem na planta dos pés e muitas vezes são confundidas com calos. Podem causar dor ao caminhar e apresentam um anel espessado ao redor, com pequenos pontos escuros no centro, lembrando um “olho de peixe”.
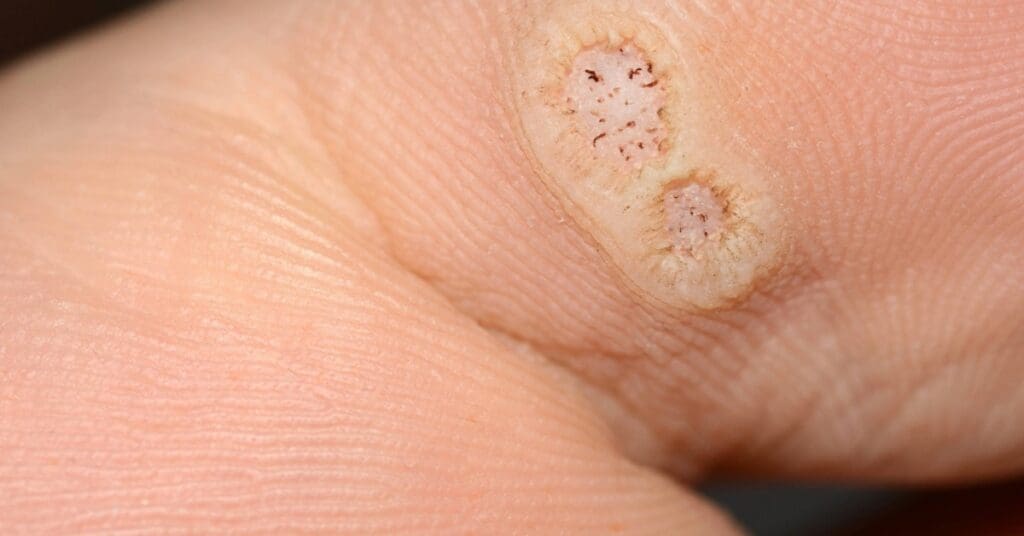
Verrugas anogenitais: também chamadas de condilomas acuminados, são lesões úmidas, que podem ser isoladas ou agrupadas semelhantes a uma “couve-flor”. Atingem a região íntima de homens e mulheres, como uretra, vagina, colo do útero, região anal e mucosa oral. Esse tipo merece atenção especial, pois pode estar associado a maior risco de câncer.
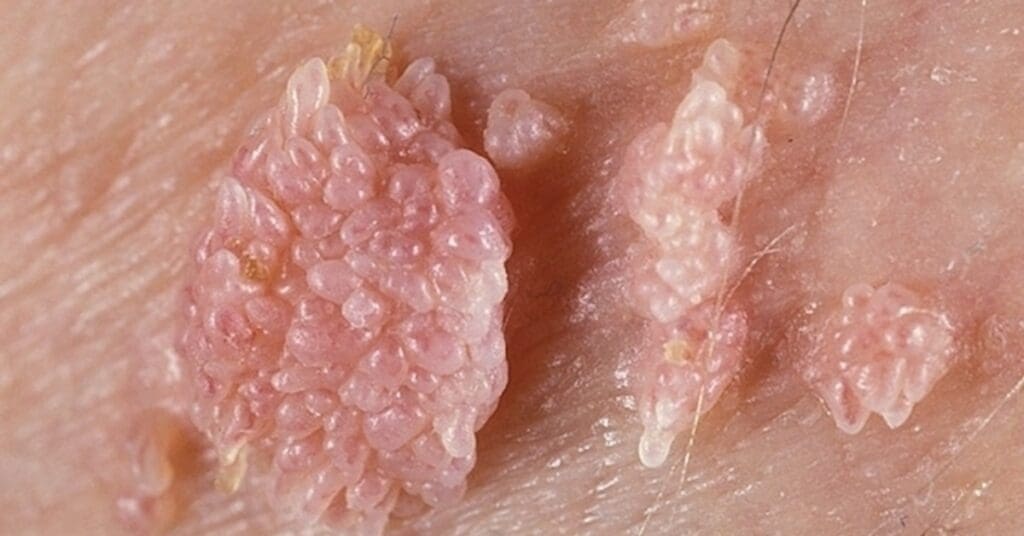
Diagnóstico: quando suspeitar?
Na maioria das vezes, o diagnóstico das verrugas é feito apenas pela observação clínica do médico dermatologista, já que as lesões costumam ter aparência característica.
Quando necessário, o médico pode solicitar exames como dermatoscopia, biópsia, Papanicolau, colposcopia ou peniscopia e reação em cadeia de polimerase (PCR), para confirmar o diagnóstico e identificar o subtipo do HPV envolvido.
É importante procurar ajuda médica se notar que a verruga:
- cresce rapidamente;
- causa dor ou sangramento;
- aparece em áreas sensíveis, como genitais, boca ou ao redor dos olhos.
Tratamentos disponíveis
Segundo o INCA não existe um tratamento único e definitivo para verrugas causadas por HPV. As opções variam de acordo com o tipo, a quantidade, o tamanho e o local das lesões, além das características individuais de cada paciente. Nenhuma terapia é capaz de eliminar o vírus por completo, o que explica o risco de recorrência das lesões.
Desaparecimento espontâneo
Algumas verrugas podem desaparecer sozinhas em meses ou anos, à medida que o sistema imunológico controla o vírus. A SBD aponta que, nas verrugas genitais, há remissão espontânea em até 76% dos casos dentro de cinco anos do aparecimento.
Apesar disso, muitas verrugas são persistentes ou recorrentes, principalmente em adultos e pacientes imunossuprimidos, o que justifica a indicação de tratamento para reduzir risco de disseminação, autocontaminação e complicações.
Tratamentos tópicos
Nos adultos, as verrugas dificilmente desaparecem sem tratamento. O uso de substâncias aplicadas diretamente sobre a pele é uma das primeiras opções:
- Ácido salicílico (40%): aplicado uma vez por semana, por quatro semanas ou até o desaparecimento da lesão. Indicado nos casos de verrugas externas, especialmente para lesões de mucosa vaginal ou cervical. Seguro para uso em gestantes, sem risco para o feto.
- Imiquimod (5%): creme de autoaplicação aplicado sobre as verrugas anogenitais externas, três vezes por semana, à noite, durante 16 semanas. O uso pode causar reações inflamatórias locais, bem toleradas, em 70% dos pacientes.
- Podofilotoxina (0,5% em solução ou 0,15% em creme): aplicação sobre as lesões de pele, duas vezes ao dia, durante três dias consecutivos e pausa de quatro dias, durante no máximo quatro semanas. Não deve ser usado em grávidas e crianças.

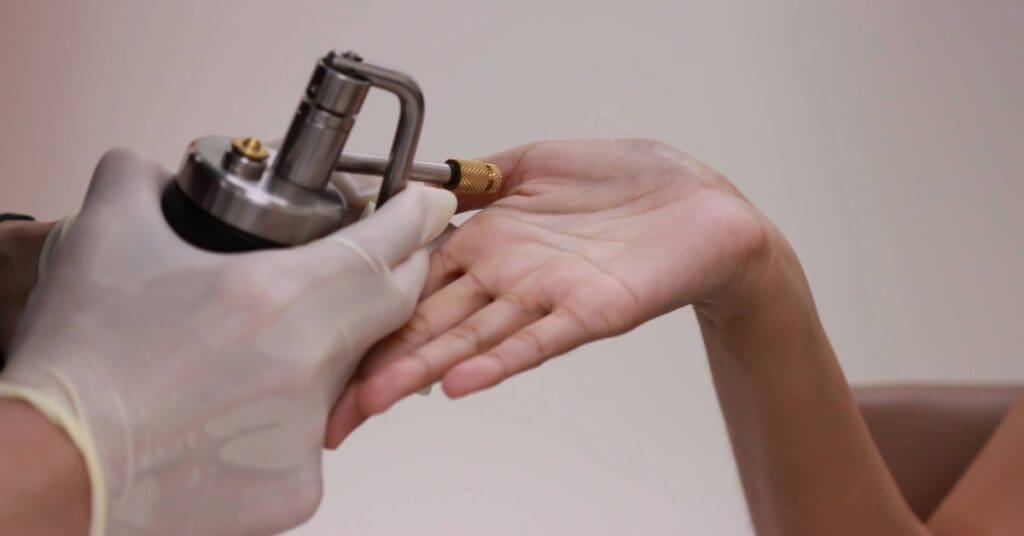
Procedimentos cirúrgicos
Quando o tratamento tópico não funciona, o médico dermatologista pode indicar crioterapia (congelamento com nitrogênio líquido), eletrocoagulação, cirurgia de raspagem (curetagem), laserterapia ou cauterização.
No entanto, essas técnicas não eliminam o HPV, mas reduzem a quantidade de verrugas e ajudam a controlar a doença. Em alguns casos, o tratamento pode incluir imunomoduladores ou interferon injetável, embora este último seja reservado a situações específicas, devido ao custo e aos efeitos colaterais.
Casos especiais
As verrugas anogenitais são mais difíceis de serem tratadas, podendo ser necessária não só uma combinação de terapias como, em muitos casos, cirurgias para a retirada das lesões. Por causa do risco de provocar câncer, esse tipo deve ser tratado com muita atenção.
Prevenção e cuidados
A melhor forma de prevenir o HPV é com a vacinação, idealmente antes do início da vida sexual. O uso de preservativos também ajuda a reduzir o risco de contágio, mas não garante proteção total, já que o vírus pode estar presente em regiões não cobertas pela camisinha.
No Brasil, o Sistema Único de Saúde (SUS) oferece gratuitamente a vacina Quadrivalente (Gardasil), que protege contra quatro tipos do vírus (6, 11, 16 e 18). O esquema é de dose única para:
- meninas e meninos de 9 a 14 anos;
- jovens de 15 a 19 anos que não receberam a vacina no período recomendado.
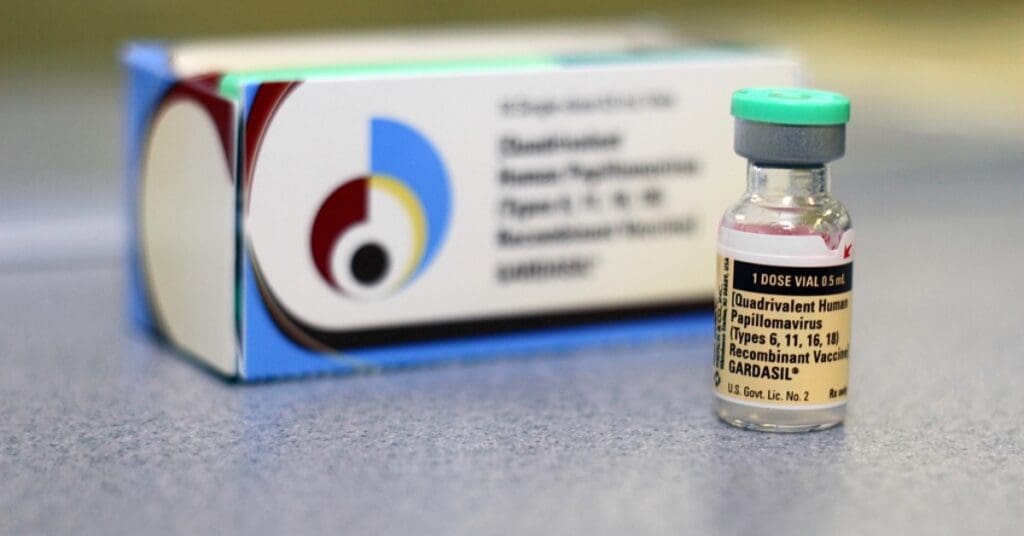
A vacina também é disponibilizada para grupos com maior risco, nesses casos em três doses (ou conforme orientação médica):
- homens e mulheres transplantados de órgãos sólidos ou de medula óssea;
- pacientes oncológicos;
- pessoas vivendo com HIV/Aids;
- imunossuprimidos por doenças ou tratamentos;
- pessoas com Papilomatose Respiratória Recorrente;
- usuários de PrEP (Profilaxia Pré-Exposição ao HIV).
Além disso, vítimas de violência sexual também têm direito à vacinação pelo SUS, com duas ou três doses, dependendo da idade.
Outros cuidados simples ajudam a reduzir o risco de transmissão e recorrência das lesões, como manter a higiene em piscinas e banheiros públicos, não manipular nem arrancar verrugas e procurar acompanhamento médico sempre que surgirem sintomas suspeitos.
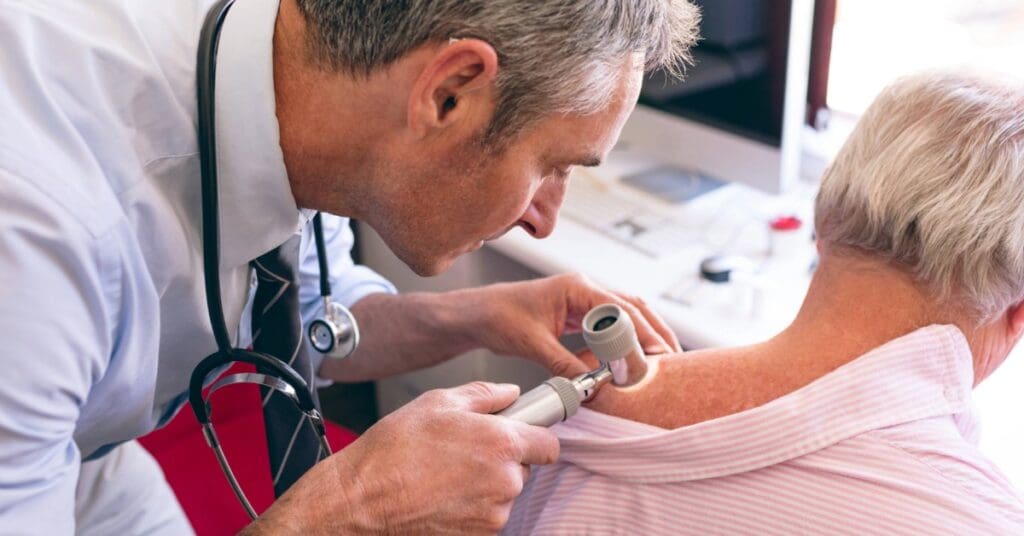
Quando procurar médico?
Na maioria dos casos, as verrugas não oferecem riscos graves, mas é importante procurar um médico sempre que houver sinais de alerta, como:
- há dúvida se a lesão é realmente uma verruga;
- verrugas que causam dor ou sangramento;
- lesões que persistem por mais de dois anos;
- verrugas grandes, múltiplas ou muito extensas;
- lesões localizadas em áreas delicadas como rosto, boca, genitais, palmas das mãos, plantas dos pés ou ao redor das unhas.
Pessoas com o sistema imunológico enfraquecido devem ter ainda mais atenção, já que podem apresentar maior risco de complicações.
Buscar avaliação médica ajuda não apenas a evitar o crescimento e a transmissão das verrugas, mas também garante o diagnóstico precoce de outras condições que podem se manifestar de forma semelhante.
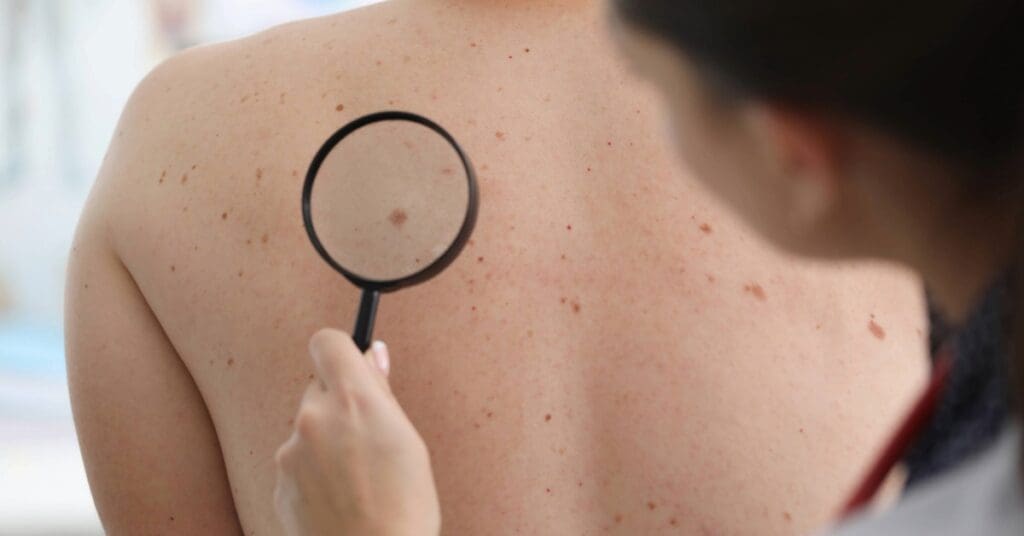
Perguntas frequentes
Verruga preta é perigosa?
Nem sempre. Pode ser apenas coagulação de pequenos vasos, mas é importante avaliação médica para descartar outros diagnósticos.
Só desaparece sozinha?
Algumas sim, mas muitas precisam de tratamento para evitar incômodo e transmissão.
Crianças precisam tratar?
Depende. Se não houver dor ou risco de espalhar, pode-se apenas observar. Em casos persistentes, o médico pode indicar tratamento.
A vacina anula verrugas já existentes?
Não. A vacinação contra HPV previne novas infecções, mas não elimina verrugas já formadas.
Gostou do conteúdo? Assine nossa newsletter e fique por dentro das novidades em tratamentos, bem-estar e qualidade de vida!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária