O que é a úlcera de Marjolin?
A úlcera de Marjolin é um tipo raro de câncer de pele (carcinoma espinocelular) que aparece em feridas antigas, cicatrizes ou áreas que ficaram machucadas ou inflamadas por muito tempo.
O câncer costuma surgir em locais onde a pele sofreu algum tipo de trauma, como queimaduras, úlceras crônicas, feridas de difícil cicatrização ou até regiões que receberam radioterapia.
Essa transformação não acontece de um dia para o outro, na maioria das vezes, leva muitos anos ou até décadas para se desenvolver. Com o tempo, a pele ao redor da ferida passa por várias alterações, causadas pela inflamação contínua e pelas agressões repetidas, o que pode levar as células a se tornarem malignas.
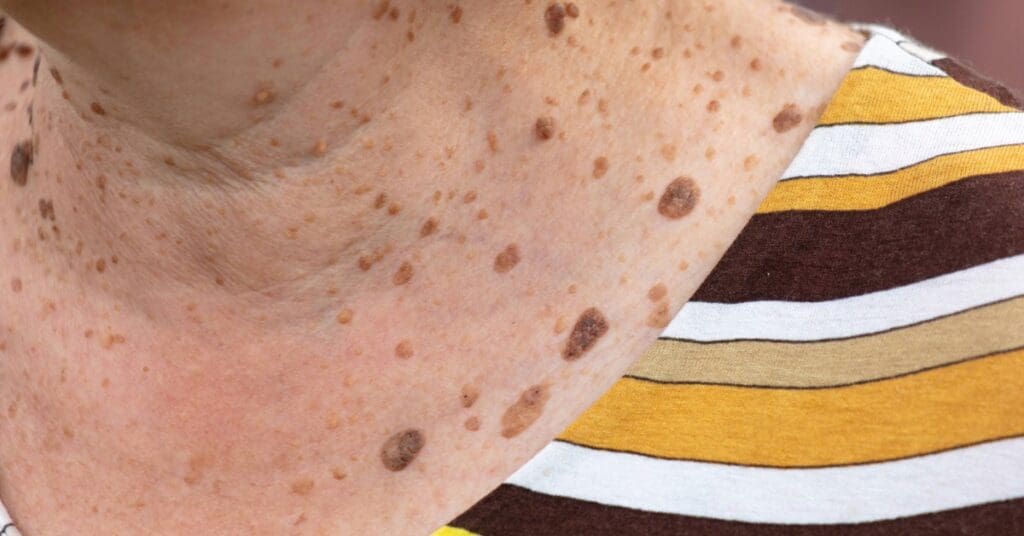
O nome vem do cirurgião francês Jean Nicolas Marjolin, que descreveu esse tipo de lesão pela primeira vez em 1828, após observar tumores que surgiam em cicatrizes de queimaduras antigas.
Apesar de crescer lentamente, a úlcera de Marjolin pode ser agressiva e se espalhar para outras partes do corpo, por isso identificar e tratar cedo faz toda a diferença.
Principais causas e fatores de risco
Embora as cicatrizes de queimaduras sejam a causa mais frequentemente associada à úlcera de Marjolin, não são as únicas.
A transformação maligna pode acontecer em qualquer ferida crônica ou cicatriz que permaneça inflamada ou irritada por longos períodos.
Os principais fatores de risco incluem:
- Feridas crônicas que permanecem abertas por mais de 12 meses, sem evolução adequada da cicatrização;
- Cicatrizes de queimaduras antigas, especialmente com 10 a 30 anos de evolução;
- Úlceras venosas crônicas, frequentemente relacionadas à má circulação nas pernas;
- Feridas traumáticas que nunca cicatrizam completamente;
- Feridas associadas à osteomielite (infecção óssea persistente);
- Cicatrizes pós-cirúrgicas com processo de cicatrização lento ou repetidamente lesionado;
- Áreas previamente expostas à radioterapia, onde a pele tende a se tornar mais frágil e vulnerável;
- Traumas repetitivos sobre a mesma região da cicatriz ou ferida;
- Infecções crônicas no local da lesão;
- Higiene inadequada ou manejo incorreto da ferida;
- Acesso limitado a cuidados especializados, o que retarda o diagnóstico e o tratamento.
Quanto mais tempo uma ferida permanece aberta ou uma cicatriz é exposta a inflamações repetidas, maior é o risco de ocorrer a transformação maligna associada à úlcera de Marjolin.
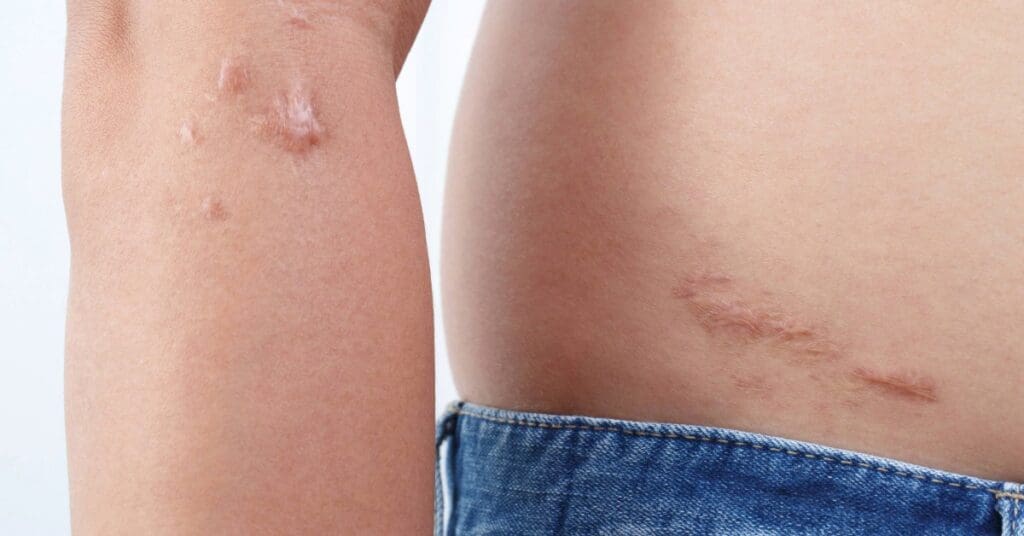
Sintomas da úlcera de Marjolin
Os sinais de alerta mais comuns da úlcera de Marjolin são:
- Ferida que não cicatriza, mesmo após tratamentos adequados;
- Úlcera com bordas elevadas, endurecidas ou irregulares;
- Aumento do tamanho da ferida ao longo do tempo;
- Sangramento espontâneo ou recorrente no região;
- Alteração na cor, odor ou aparência da ferida;
- Dor (embora algumas lesões possam ser indolores no início);
- Secreção persistente ou aumento da quantidade de exsudato;
- Formação de nódulos próximos à cicatriz ou úlcera;
- Coceira, ardência ou sensação de queimação na área;
- Engrossamento ou enrijecimento da pele ao redor da ferida.
Importante: Mesmo quando não há dor, a úlcera pode estar evoluindo. A ausência de dor não significa ausência de gravidade.
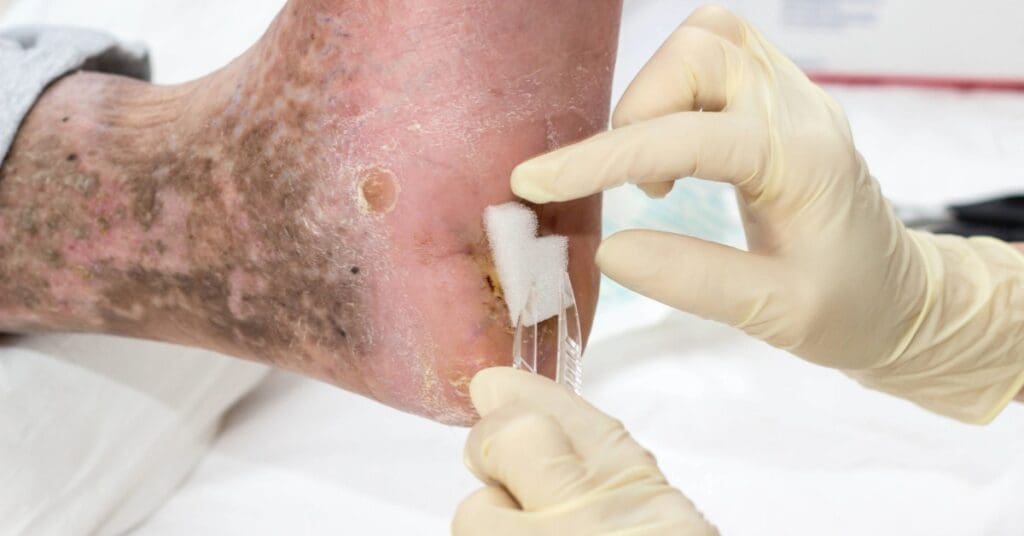
Diagnóstico
O diagnóstico da úlcera de Marjolin começa com a avaliação do histórico de saúde do paciente e da aparência da lesão. Durante o exame físico, o profissional observa se a ferida apresenta sinais anormais, como:
- Ferida que não evolui para cicatrização;
- Borda endurecida ou elevada ao redor;
- Aumento do tamanho da lesão ao longo do tempo;
- Sangramento fácil, mesmo sem trauma;
- Secreção (um líquido), que pode ter cheiro forte ou desagradável.
- Superfície irregular, com pequenas elevações.
No entanto, a biópsia é o método definitivo para confirmar o diagnóstico da úlcera de Marjolin. Dependendo do tamanho da lesão, podem ser realizadas:
- Biópsias incisionais ou por punção (coleta de 1 a 4 amostras de diferentes áreas da ferida);
- Biópsia excisional (remoção completa da lesão), quando possível.
Como existe risco de metástase para linfonodos, a investigação pode incluir:
- Ultrassonografia, mapeamento linfático ou biópsia do linfonodo sentinela, quando há suspeita de disseminação.
Para avaliar comprometimento profundo ou extensão da doença, podem ser solicitados exames de imagem, como:
- Raio-X;
- Tomografia computadorizada (TC);
- Ressonância magnética (RM);
- Tomografia por Emissão de Pósitrons (PET) com Tomografia Computadorizada (CT).
No entanto, algumas condições podem se assemelhar à úlcera de Marjolin, como:
- Úlceras por pressão;
- Úlceras venosas ou arteriais;
- Abscessos;
- Vasculite;
- Dermatite de contato;
- Ceratose actínica;
- Lesões pós-trauma ou queimaduras químicas.
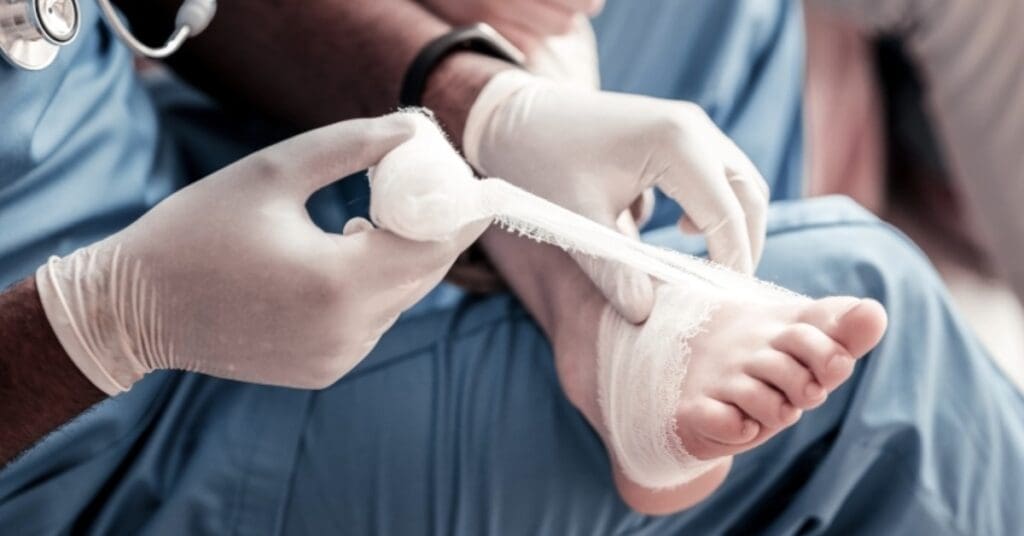
Por isso, a confirmação histopatológica é indispensável para diferenciar e confirmar o diagnóstico.
É importante saber que a demora no reconhecimento ou na investigação adequada pode atrasar o tratamento, aumentando o risco de:
- Invasão de estruturas profundas, como músculos e ossos;
- Metástase linfonodal ou à distância;
- Necessidade de procedimentos cirúrgicos mais extensos, como ressecções amplas ou até amputações.
Por isso, toda ferida que não cicatriza deve ser avaliada por um profissional de saúde especializado.
Tratamentos disponíveis
O tratamento da úlcera de Marjolin deve ser realizado por uma equipe multidisciplinar, já que se trata de um tipo de câncer de pele que surge em feridas crônicas ou cicatrizes antigas.
A melhor estratégia sempre é a prevenção e o diagnóstico precoce, acompanhando cicatrizes de queimaduras, feridas de difícil cicatrização e lesões suspeitas.
Quando o diagnóstico já está confirmado, o tratamento mais utilizado é a cirurgia, com o objetivo de remover completamente o tumor e evitar novas recidivas.
A abordagem mais comum é a excisão ampla, ou seja, a retirada da lesão com uma margem de segurança de 2 a 3 cm de pele saudável ao redor, para minimizar o risco de o tumor voltar.
Quando há comprometimento ósseo ou quando não é possível fazer a excisão completa, pode ser necessária a amputação do membro afetado.
Se os linfonodos próximos estão aumentados ou há suspeita de metástase, pode ser indicada a linfadenectomia (retirada dos linfonodos afetados) ou radioterapia, isolada ou combinada, como forma de controle local da doença.
É importante saber que esses tratamentos não substituem a cirurgia, mas podem ser indicados em situações como:
- doença avançada ou metastática;
- tumores grandes (acima de 10 cm);
- lesões em regiões de difícil cirurgia (ex.: cabeça e pescoço);
- pacientes que não podem ser operados.
Já a quimioterapia pode ser tópica ou sistêmica, geralmente utilizando medicamentos como 5-fluorouracila, cisplatina, metotrexato ou terapias à base de platina.
Imunoterapias, como pembrolizumabe e cemiplimabe, têm apresentado resultados promissores em casos metastáticos, mas ainda estão em estudo e possuem alto custo.
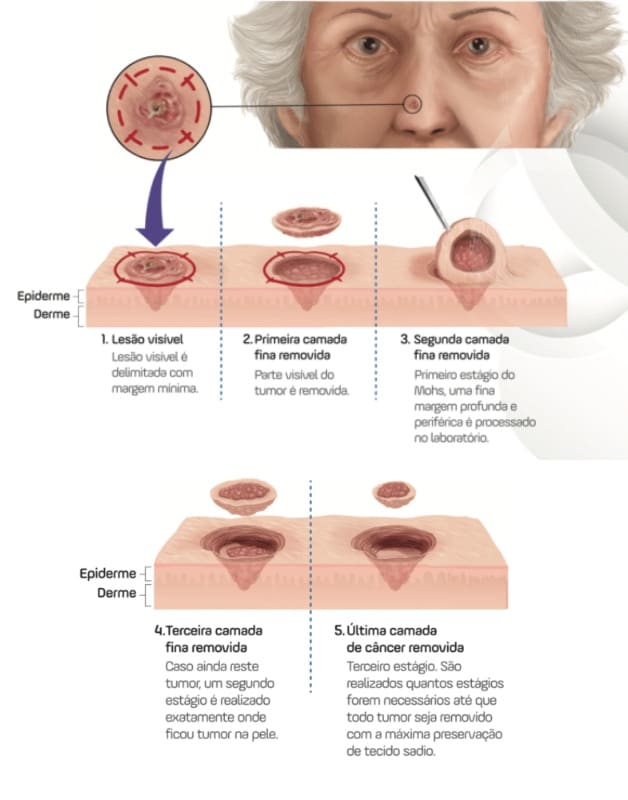
Em áreas esteticamente sensíveis, como rosto, couro cabeludo, mãos, pés ou aréolas, pode ser indicada a cirurgia micrográfica de Mohs, que remove o tumor camada por camada, preservando o máximo de tecido saudável.
A úlcera de Marjolin tem uma alta taxa de recorrência, por isso o acompanhamento após o tratamento é fundamental.
Um protocolo recomendado de acompanhamento inclui consultas a cada 2 semanas nos primeiros 2 meses, depois, a cada 2 meses por 6 meses, e então a cada 6 meses por até 5 anos.
Além disso, exames de imagem podem ser solicitados sempre que houver suspeita de retorno da doença.
Importância do acompanhamento médico regular
O acompanhamento de feridas crônicas e cicatrizes antigas permite identificar precocemente mudanças na aparência ou no comportamento da ferida, bem como prevenir complicações e reduzir o risco de transformações cancerígenas.
É importante observar e procurar um profissional de saúde se houver:
- crescimento ou aumento da área lesionada;
- dor que antes não existia;
- mudança na cor ou textura;
- sangramento ou secreção persistente;
- endurecimento ao redor da ferida.
Pacientes com cicatrizes extensas, especialmente decorrentes de queimaduras, devem ser orientados a inspecionar regularmente a região. No couro cabeludo, onde a progressão pode ser mais rápida, a observação é ainda mais importante.
Mesmo depois da remoção da lesão, o acompanhamento continua sendo indispensável. A observação periódica ajuda a detectar precocemente qualquer sinal de retorno da doença e a garantir uma melhor recuperação.
Portanto, qualquer ferida que não cicatriza adequadamente ou cicatriz que apresenta mudanças não deve ser ignorada. O acompanhamento regular é uma medida simples, mas fundamental para prevenir complicações e garantir um tratamento adequado e oportuno.
Uso da Membracel Membrana Regeneradora Porosa na prevenção de feridas crônicas
Feridas crônicas ou de difícil cicatrização, como úlcera de marjolin tratada (após exérese), úlceras venosas, arteriais, lesões por pressão, feridas cirúrgicas e lesões em pacientes diabéticos, exigem cuidados especiais para evitar complicações.
Quando o processo de cicatrização é lento, a pele permanece vulnerável, aumentando o risco de secreção excessiva, atrito local, dor e até complicações como infecção.
Nesses casos, o uso de curativos especiais é fundamental, pois eles oferecem condições adequadas para que o tecido se recupere com mais eficiência. É o caso da Membracel Membrana Regeneradora Porosa.
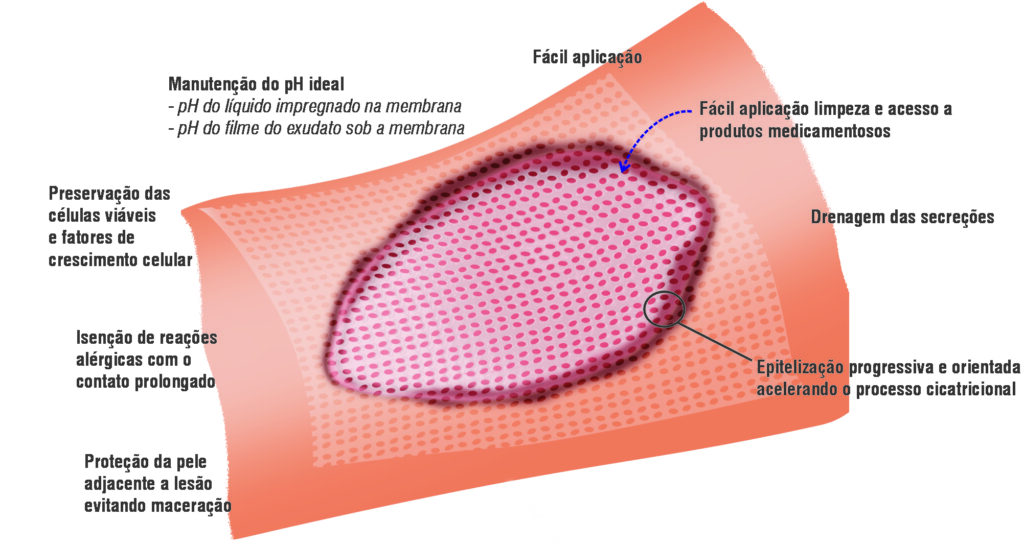
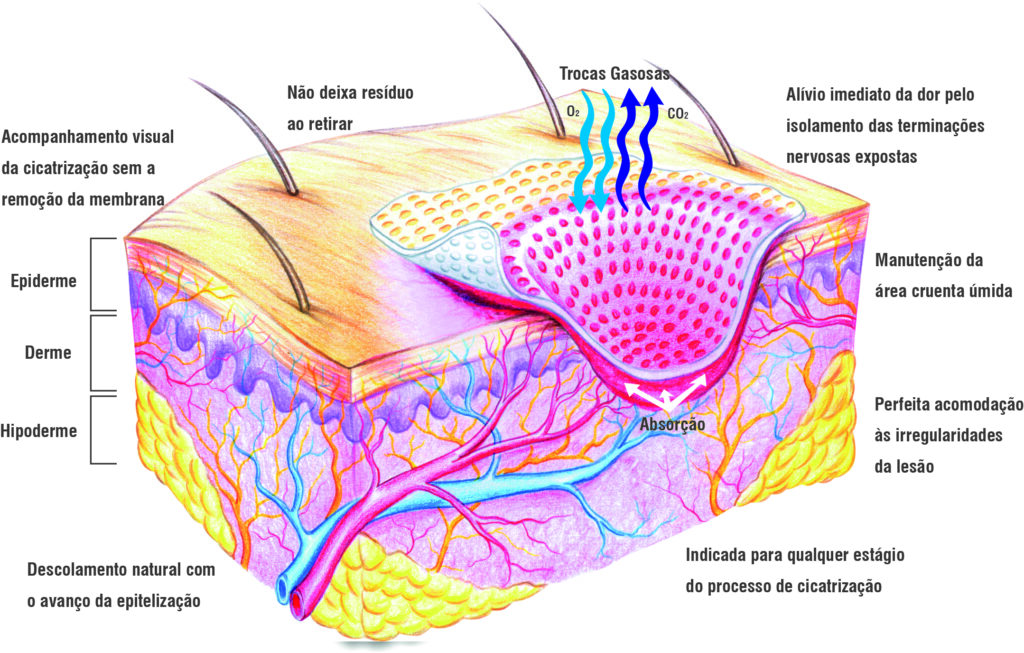
A Membracel atua como um substituto temporário da pele e se manterá na área lesionada até que ela se desprenda naturalmente, quando já tiver ocorrido a reepitelização do tecido. Enquanto isso, também promoverá:
- redução da área da lesão exposta em aproximadamente 95%;
- isolamento dos terminais nervosos expostos, com alívio imediato da dor;
- manutenção da membrana em contato direto com o leito da lesão para promover o desenvolvimento do tecido de granulação;
- manutenção do leito da lesão úmido, favorecendo o processo cicatricial;
- trocas gasosas, permitindo a alimentação celular com oxigênio para prevenir infecções por agentes patogênicos anaeróbicos.
Para que o tratamento da lesão alcance o resultado esperado, é imprescindível contar com o acompanhamento de um profissional capacitado para indicar o caminho que o tratamento deve seguir, como o enfermeiro estomaterapeuta.
Quer saber os cuidados adequados para minimizar as cicatrizes? Acesse aqui!
Andrezza Silvano Barreto Enfermeira formada pela UFC | Pós-Graduanda de Estomaterapia pela UECE | Mestre pelo Programa de Pós-graduação em Cuidados Clínicos pela UECE | Consultora Especialista de Produtos da Vuelo Pharma | Consultora de produtos Kalmed Hospitalar desde 2021 | Enfermeira da Equipe de Estomaterapia do Hospital Geral César Cals | Colabora externa da Liga Acadêmica de Enfermagem em Estomaterapia (UFC) desde 2020 com atuação no ambulatório de feridas e incontinência urinária | Preceptora da Pós-graduação em Estomaterapia – UFC no ambulatório de incontinência urinária